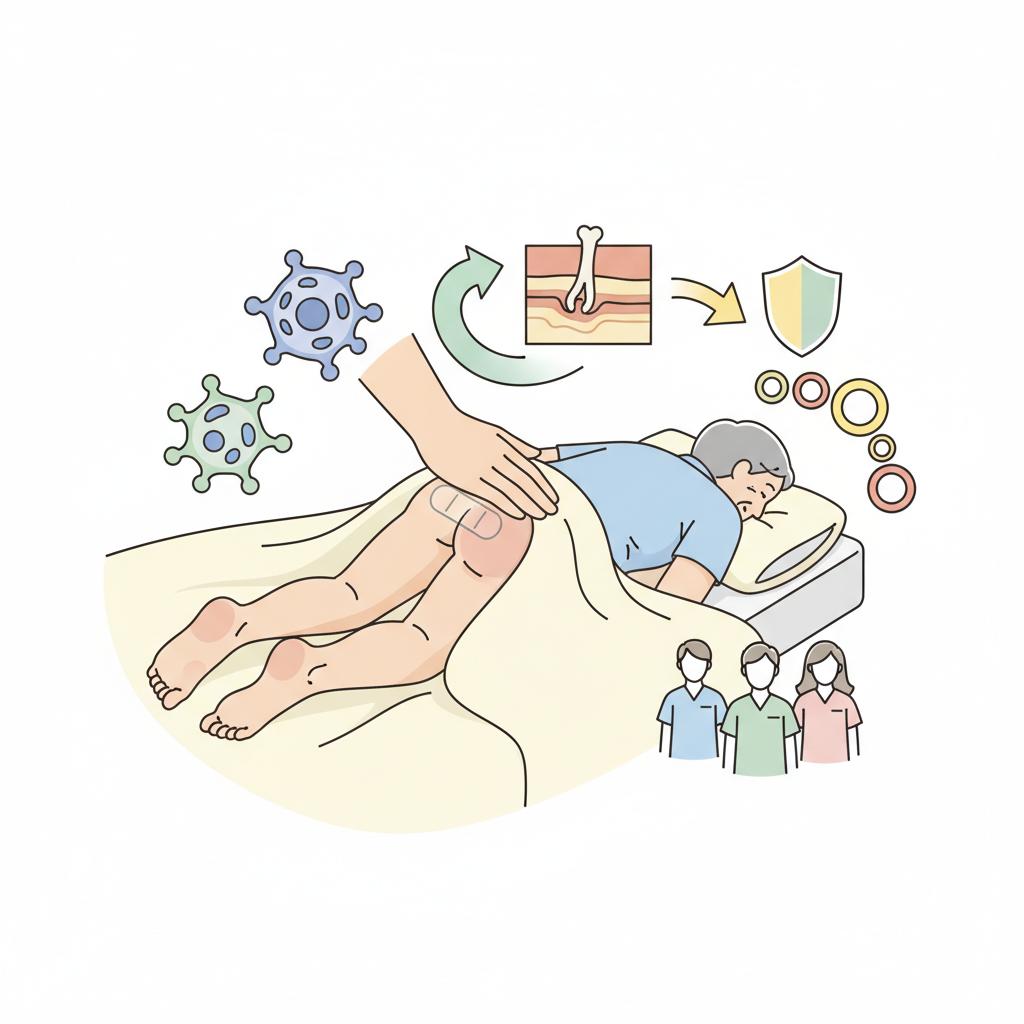
褥瘡(床ずれ)予防とケア|介護職が押さえる5つの原則・3大好発部位・ブレーデンスケール
介護職向けに褥瘡予防・ケアを徹底解説。仙骨49%・大転子15%など3大好発部位、ブレーデンスケール6項目、30度側臥位の手順、2024年介護報酬改定の褥瘡マネジメント加算まで日本褥瘡学会ガイドライン準拠で網羅。新人〜ベテランまで使える実務知識。
Quick Diagnosis
全6問・動画ガイド付き
性格から、合う働き方をみつける。
介護の仕事を嫌いになる前に。施設タイプや転職サービスの選び方を、6つの質問と45秒の動画で整理できます。
目次
はじめに:なぜ介護職が褥瘡ケアを深く学ぶ必要があるのか
褥瘡(じょくそう)は、一般に「床ずれ」と呼ばれる皮膚・皮下組織の損傷で、寝たきりや車いす生活が長い高齢者、麻痺を持つ方、低栄養状態にある方に発生しやすい深刻なケア課題です。日本褥瘡学会は褥瘡を「身体に加わった外力は骨と皮膚表層の間の軟部組織の血流を低下、あるいは停止させる。この状況が一定時間持続されると組織は不可逆的な阻血性障害に陥り褥瘡となる」と定義しており(日本褥瘡学会、2005年)、一度発生してしまうと治癒までに数週間から数か月を要し、場合によっては感染・敗血症など命にかかわる合併症を引き起こすこともあります。
介護施設や在宅の現場では、看護師や医師が常時そばにいるわけではなく、最も長く利用者のそばに寄り添う介護職員が「褥瘡の芽」を最初に見つける立場にあります。朝のオムツ交換で仙骨部に消退しない発赤を発見するのも、入浴介助で踵に水疱ができていることに気づくのも、夜勤帯の体位変換で皮膚のべたつき(滲出液)に気づくのも、たいていは介護職員です。つまり介護職が褥瘡の発生メカニズム、リスクアセスメントの視点、DESIGN-R®2020の基本、体位変換とポジショニングの技術、栄養と皮膚保湿の関係、そして何より医療職との情報共有の方法を身につけているかどうかが、施設全体の褥瘡発生率を大きく左右します。
一方で「2時間ごとの体位変換」「30度側臥位」「エアマット」といった言葉は耳にしていても、なぜそれが必要なのか、どのような根拠で推奨されているのか、どう観察記録に残せば看護師や医師に伝わるのかまで系統立てて理解している介護職員は多くありません。本記事では、日本褥瘡学会の「褥瘡予防・管理ガイドライン(第5版)」(2022年、照林社)、同学会の「改定DESIGN-R®2020コンセンサス・ドキュメント」、日本皮膚科学会「褥瘡診療ガイドライン(第3版)」(2023年)といった公的なガイドラインを出典として、現場でそのまま使える実務知識に整理し直しました。新人介護職員の学びの出発点として、また経験者の知識のアップデートとして活用してください。
本記事のポイントは三つあります。第一に「発生メカニズム」を押さえ、圧・ずれ・摩擦・湿潤・低栄養という複合要因で皮膚が壊れていく仕組みを理解すること。第二に「ブレーデンスケール」と「DESIGN-R®2020」という二つの評価ツールを使い分け、予防と治癒過程の両面を客観的に捉えること。第三に、観察した情報を看護師や医師、管理栄養士、理学療法士など多職種へ確実につなぎ、チームとして褥瘡を「つくらない」「悪化させない」ケアを実現することです。
褥瘡の発生メカニズム:圧・ずれ・摩擦・湿潤・低栄養が複合する
褥瘡を予防するうえでまず理解しておきたいのが「なぜ皮膚が壊れるのか」という発生の仕組みです。日本皮膚科学会の「褥瘡診療ガイドライン(第3版)」では、褥瘡を「外力により骨と皮膚表層の間の軟部組織の血流が低下、組織が阻血性障害に陥り発生した創傷」と位置づけています。ポイントは「骨と皮膚表層の間」で組織が潰れるということで、見た目は皮膚の赤み一つでも、内部ではすでに筋肉や脂肪組織が壊死しかけている――そんな「氷山の一角」のような状態が起こり得ます。
外力:圧迫とずれ力の二重構造
一つ目のキー概念は「外力」です。外力はさらに「圧迫(垂直方向に皮膚・組織を押し潰す力)」と「ずれ力(平行方向に組織をねじる力)」に分けられます。仰臥位で寝ているだけでも仙骨部には自重の多くが集中しますが、ベッドをギャッジアップした際に利用者の身体がマットレスの上を滑ると、皮膚表面と深部組織の間で「ずれ」が生じ、深部の毛細血管が引きちぎられるように損傷します。このずれ力こそが、浅い発赤しか見えないのに内部で深い損傷が進行する「深部損傷褥瘡(DTI:Deep Tissue Injury)疑い」を生む主要因です。日本褥瘡学会はDESIGN-R®2020でこのDTI疑いを明示的に評価項目に組み込みました。
摩擦と湿潤:皮膚バリアを奪う二大要因
二つ目のキー概念は「摩擦」と「湿潤」です。シーツのしわ、寝衣の縫い目、バスタオルを下敷きにしたままの移乗――こうした表面の摩擦は皮膚の角質層を削り、バリア機能を弱めます。さらに汗、尿失禁、便失禁による湿潤は皮膚をふやけさせ(浸軟)、摩擦に対してさらに脆弱にします。日本褥瘡学会は「排泄物が付着した状態が長時間続くと、皮膚への刺激が加わり皮膚トラブルから褥瘡発生につながりやすくなります」と明記しており、排泄ケアが褥瘡予防の土台であることを示しています。
宿主側要因:低栄養・痩せ・骨突出・浮腫
三つ目は利用者自身の身体的要因です。低栄養、著明な痩せ、病的骨突出、浮腫、皮膚の乾燥、関節拘縮、糖尿病や貧血による末梢循環不全、ステロイド長期使用による皮膚菲薄化――これらはいずれも組織の阻血耐性と修復能力を落とします。特に血清アルブミン値が3.5g/dL以下、ヘモグロビンが11g/dL以下の利用者は褥瘡リスクが明確に高まるとされ、田中病院の褥瘡対策マニュアルでも重要指標として挙げられています。介護職は生化学データを自ら測ることはできませんが、体重減少、食事摂取量、皮膚の乾燥・浮腫といった観察情報を正確に記録することで、看護師が栄養スクリーニングを行う土台を提供できます。
好発部位:仙骨・大転子・踵がトップ3
発生メカニズムから考えると、褥瘡ができやすい場所は「体重が集中し、皮下脂肪が薄く、骨がすぐ下にある部位」です。日本褥瘡学会の2013年調査によれば、褥瘡保有部位の第1位は仙骨部(約49.2%)、次いで大転子・腸骨(約15.2%)、踵(約9.4%)、坐骨、尾骨と続きます。仰臥位の長い方は仙骨と踵、側臥位中心の方は大転子と外果、車いす中心の方は坐骨と尾骨――というように、その利用者が一日の大半をどう過ごしているかで好発部位が変わります。申し送りノートやアセスメントシートには「体位の傾向」を書き添えると、夜勤者が観察するポイントが明確になります。
反応性充血と初期褥瘡の見分け方
発赤を見つけたとき、それが「一時的に血流が戻れば消える反応性充血」なのか「すでに褥瘡化した持続する発赤(d1)」なのかを見分ける必要があります。日本褥瘡学会は「指押し法」と「ガラス板圧診法」を推奨しており、指で軽く押して発赤が白く消退すれば反応性充血、消退しなければ褥瘡と判定します。介護職員もこの手技を覚えておくと、看護師への報告が「仙骨部に赤みがあります」から「仙骨部に指押し法で消退しない発赤があります」へ、一段階専門的になります。報告の言葉一つで、医療職の動きは大きく変わります。
褥瘡の3大好発部位と体位別リスクマップ
日本褥瘡学会の2013年実態調査によれば、褥瘡保有部位の約74%が「仙骨」「大転子・腸骨」「踵」の3部位に集中しています。介護職員が皮膚観察を行う際、利用者がどの体位で過ごす時間が長いかによって「重点観察部位」を切り替えると、見落としが大幅に減ります。以下は体位別の好発部位ランキングと、観察時のチェックポイントです。
体位別 褥瘡好発部位ランキング
| 順位 | 部位 | 発生割合 | 主な体位 | 観察ポイント |
|---|---|---|---|---|
| 1位 | 仙骨部 | 約49.2% | 仰臥位・ファーラー位 | 消退しない発赤、紫色変化(DTI疑い)、湿潤 |
| 2位 | 大転子・腸骨 | 約15.2% | 側臥位(特に90度) | 骨突出周囲の赤み、硬結、温度変化 |
| 3位 | 踵骨部 | 約9.4% | 仰臥位・拘縮例 | 水疱、表皮剥離、紫斑、冷感 |
| 4位 | 坐骨結節 | 約7.1% | 車いす長時間座位 | 赤みの左右差、座面のずれ跡 |
| 5位 | 尾骨部 | 約5.8% | 仰臥位・ずり下がり | 排泄物による浸軟、線状の発赤 |
体位別の重点観察マップ
仰臥位中心の方:仙骨・尾骨・踵・後頭部・肘・肩甲骨を毎日確認。特に仙骨と踵の2点は朝のオムツ交換時に必ず指押し法でチェック。
側臥位中心の方:大転子・腸骨・外果(くるぶし)・膝の内側・耳介・肩を確認。30度側臥位を維持できているか、90度近くまで倒れていないかを毎回確認。
車いす中心の方:坐骨・尾骨・肩甲骨・仙骨を確認。15分おきのプッシュアップが行えているか、座位姿勢が前すべりしていないかも合わせて観察。
※発生割合は日本褥瘡学会「療養場所別褥瘡有病率調査(2013年)」を参考に整理。
Quick Diagnosis
全6問・動画ガイド付き
性格から、合う働き方をみつける。
介護の仕事を嫌いになる前に。施設タイプや転職サービスの選び方を、6つの質問と45秒の動画で整理できます。
ブレーデンスケール:発生前のリスクを数値化する
褥瘡予防の第一歩は「誰がハイリスクか」を客観的に見極めることです。日本褥瘡学会の「褥瘡予防・管理ガイドライン(第5版)」では、リスクアセスメントスケールの使用が推奨されており、なかでも世界的に最も広く使われているのがブレーデンスケール(Braden Scale)です。米国のブレーデン博士が1986年に開発したこのスケールは、褥瘡発生の主要因を六つの視点で数値化し、合計点でリスクレベルを判定します。
6項目の評価視点
ブレーデンスケールは次の6項目で構成されます。①知覚の認知(痛みや不快を感じて意思表示できるか)、②湿潤(皮膚がどの程度湿っているか)、③活動性(臥床中心か歩行可能か)、④可動性(体位を自分で変えたり整えたりできるか)、⑤栄養状態(食事摂取量と栄養バランス)、⑥摩擦とずれ(移動時に皮膚がどの程度擦れるか)。最初の5項目は1〜4点、最後の「摩擦とずれ」のみ1〜3点で、合計は6〜23点の範囲になります。点数が低いほど褥瘡発生リスクが高いことを意味します。
カットオフ値と評価のタイミング
国内ではカットオフ値(ここを下回るとハイリスクと判断する閾値)は14点とされ、17点以下でリスクあり、14点以下でハイリスクと解釈するのが一般的です(国外では16〜18点が用いられます)。評価タイミングについては、急性期は48時間以内、慢性期は2週間ごと、高齢者は最初の4週間は毎週、その後は状態変化がなければ3か月に1回の頻度で再評価することが推奨されています。施設では入所時アセスメントに必ず組み込み、状態変化(発熱、食事量低下、新たな麻痺発生など)があった際は臨時評価を行う運用が望ましいでしょう。
日本の現場で併用されるスケール
ブレーデンスケールは項目が多く評価者間で点数にばらつきが出やすいため、日本の高齢者施設では補完的に他のスケールも用いられます。寝たきり高齢者に適した「OHスケール」は、自力体位変換能力・病的骨突出・浮腫・関節拘縮の4項目のみで評価でき、合計1〜3点が軽度、4〜6点が中等度、7〜10点が高度リスクとシンプルに判定できます。在宅療養者向けの「在宅K式スケール」は、前段階要因(自力体位変換不可・骨突出・栄養状態不良)と引き金要因(体圧・湿潤・ずれ)の二段階で評価し、家族の介護力も加味できます。また厚生労働省の「褥瘡危険因子評価票」は、基本的動作能力、病的骨突出、関節拘縮、栄養状態低下、皮膚湿潤、皮膚の脆弱性(浮腫、スキン-テア)の7〜8項目を二者択一で評価し、一つでも該当すれば褥瘡対策の診療計画を立案する仕組みです。どのスケールを使うにせよ、施設内で一つのスケールを統一して使い、スタッフ全員が同じ視点で観察できるようにすることが肝心です。
点数を「ケア計画」に落とし込む
スケールで点数を出すこと自体はゴールではなく、出た点数をケア計画に翻訳することが目的です。例えば「湿潤」が1点なら、排泄ケアの頻度を増やし、撥水クリームや皮膚保護材を導入する。「活動性」が1点なら、圧切替型エアマットレスを導入し、体位変換のスケジュール化を行う。「栄養状態」が1〜2点なら、管理栄養士に栄養スクリーニング依頼を出し、高エネルギー・高たんぱくの栄養補助食品を検討する。「摩擦とずれ」が1点なら、スライディングシートの導入や背抜き・足抜きの徹底をケアプランに盛り込む――このように項目ごとの低得点が、具体的なケア介入の設計図になります。介護職はこの「点数を具体的ケアに翻訳する」プロセスに日常的に関わるため、各項目の意味を暗記レベルで押さえておくとチームでの発言力が格段に上がります。
ブレーデンスケール6項目早見表
ブレーデンスケール6項目早見表(介護職向け)
ブレーデンスケールは6項目を1〜4点(摩擦とずれのみ1〜3点)で評価し、合計6〜23点で算出します。点数が低いほどリスクが高く、日本ではカットオフ値14点(17点以下リスクあり、14点以下ハイリスク)が一般的です。介護職員も「自分が日々接している利用者は何点くらいか」を意識すると、観察と申し送りの精度が上がります。
| 項目 | 1点(最悪) | 2点 | 3点 | 4点(最良) |
|---|---|---|---|---|
| 知覚の認知 | 全く反応なし | 痛み刺激のみ反応 | 呼びかけに反応 | 正常 |
| 湿潤 | 常に湿潤 | たいてい湿潤 | 時々湿潤 | めったに湿潤せず |
| 活動性 | 臥床のまま | 坐位可能 | 時々歩行 | 歩行可能 |
| 可動性 | 全く動かない | 非常に限られる | やや限られる | 自由に動く |
| 栄養状態 | 不良(1/3以下喫食) | やや不良(1/2程度) | 良好(1/2以上) | 非常に良好 |
| 摩擦とずれ | 問題あり | 潜在的問題 | 問題なし | ― |
点数別の介護現場での観察レベル
- 17点以下(リスクあり):1日1回の皮膚観察を必須化。週1回ブレーデン再評価。
- 14点以下(ハイリスク):体位変換ごとに仙骨・踵を確認。圧切替型エアマット導入を検討。
- 12点以下(最重度):好発部位の毎ケア時チェック。NSTコンサルト・予防的ドレッシング材貼付。
※ 急性期48時間以内、慢性期2週間ごと、高齢者は最初の4週間毎週、その後3か月に1回が再評価の目安です(日本褥瘡学会「褥瘡予防・管理ガイドライン第5版」)。
DESIGN-R®2020:発生後の重症度と治癒過程を数値化する
褥瘡が発生してしまった場合、次に必要なのは「どの程度の重症度か」「治癒に向かっているのか悪化しているのか」を客観的に評価することです。日本褥瘡学会が2002年に策定し、2020年に最新改定を行った「DESIGN-R®2020(改定DESIGN-R®2020コンセンサス・ドキュメント、2020年、照林社)」は、国内の標準評価ツールであり、入院基本料の褥瘡対策の診療報酬要件にも組み込まれています。介護職員がこの評価表そのものを記入することは少ないですが、看護師が記入する数値の意味を理解することで、ケアの方向性を共有できます。
7項目の頭文字「DESIGN」の意味
DESIGNという名称は評価する7項目の頭文字に由来します。D=Depth(深さ)、E=Exudate(滲出液)、S=Size(大きさ)、I=Inflammation/Infection(炎症・感染)、G=Granulation(肉芽組織)、N=Necrotic tissue(壊死組織)、P=Pocket(ポケット)。末尾の「R」はRating(重症度の重み付け)を意味し、深さ以外の6項目に点数の重み付けがされているため、異なる利用者同士の褥瘡を絶対的に比較したり、同じ利用者の経過を定量的に追えたりします。小文字は軽度、大文字は重度を表し、例えば「d1」なら持続する発赤のみ、「D4」なら皮下組織を超える損傷、という具合です。
深さ(Depth)の6段階
深さは治癒期間を最も左右する項目で、d0=皮膚損傷・発赤なし、d1=持続する発赤、d2=真皮までの損傷、D3=皮下組織までの損傷、D4=皮下組織を超える損傷、D5=関節腔・体腔に至る損傷、DU=深さ判定不能(壊死組織で覆われて底が見えない)、さらに2020年改定でDDTI=深部損傷褥瘡(DTI)疑い、の区分が追加されました。DTI疑いは、表面は軽症に見えても触診で硬結や温度変化、疼痛があり、数日後に深い潰瘍に変化するタイプで、早期発見が予後を左右します。介護職は「昨日なかった部位に紫がかった色調変化がある」「触ると周囲より硬い・冷たい」といった微細な変化を看護師に即報告することで、DTI疑いの早期発見に貢献できます。
滲出液・大きさ・感染の評価
滲出液(E)はドレッシング交換の頻度で評価し、e0=なし、e1=少量(毎日の交換不要)、e3=中等量(1日1回交換)、E6=多量(1日2回以上交換)に分類されます。大きさ(S)は長径×短径(cm)で、s0からS15(100以上)までの7段階。炎症・感染(I)は、i0=炎症徴候なし、i1=局所の炎症徴候あり、I3C=臨界的定着疑い(創面のぬめり、滲出液過多、浮腫性の脆弱な肉芽)、I3=明らかな感染徴候(膿・悪臭)、I9=全身的影響(発熱など)です。「臨界的定着疑い(Critical Colonization)」も2020年改定で追加された重要概念で、細菌数が増えて感染寸前の状態を指し、ドレッシング材の選択変更やデブリードマンの検討が必要になります。
肉芽・壊死組織・ポケット
肉芽組織(G)は良性肉芽が創面のどの程度を占めるかで評価し、g0=創治癒済みまたはDTI疑い、g1=90%以上、g3=50〜90%、G4=10〜50%、G5=10%未満、G6=まったくなし、の段階があります。良性肉芽の特徴は「鮮紅色(牛肉色)、適度に湿潤、表面平坦で微細顆粒状、滲出液は少なめ」。これに対して不良肉芽は「白っぽい豚肉色、滲出液が過剰でブヨブヨ、瘤状に隆起」と表現されます。壊死組織(N)は、n0=なし、N3=柔らかい壊死、N6=硬く厚い密着した壊死、の3段階。ポケット(P)は創の縁の下に皮膚がえぐれた部分があるかで、なしならp0、あれば長径×短径の値でP6〜P24に分類します。
合計点の使い方
深さ(D)は合計点には含めず、残り6項目の点数合計で褥瘡の重症度を表します。一般的に合計点が高いほど重症で、数値の推移を2週間〜1か月ごとに追うことで治癒の方向性が可視化されます。介護職は看護記録に記載されたDESIGN-R®の点数推移を確認し、点数が下がっていればケアが奏功している、上がっていれば再評価が必要、と大きな流れを把握するだけでも日々の判断に役立ちます。そしてDESIGN-R®は医師・看護師・薬剤師・管理栄養士・理学療法士・作業療法士・介護職といった多職種の共通言語として機能するため、カンファレンスでこの用語を理解できることが、チーム医療に参画するための最低条件になります。
体位変換の実務:2時間ごと・30度側臥位・4時間ルールの考え方
体位変換は褥瘡予防の根幹にあるケアです。同じ部位に圧迫が続くと毛細血管の血流が遮断されて組織が阻血状態になるため、定期的に体位を変えて「圧迫を受ける場所を変える」ことが必要になります。日本褥瘡学会は「褥瘡予防・管理ガイドライン」において、体圧分散マットレスの使用と定期的な体位変換を推奨度1A(強く推奨)で挙げており、この二つは褥瘡ケアの二本柱です。
なぜ「2時間」なのか
古典的な「2時間ごとの体位変換」ルールは、「ある一定の圧力が2時間皮膚に加わると組織損傷の兆候が現れる」という古典研究に基づいています。日本褥瘡学会のガイドラインでは、基本的な体圧分散寝具(標準的なマットレス)を使用している場合、2時間を超えない範囲で体位変換を行うことが推奨度C1で示されています。夜間も含めて厳守するには相当なマンパワーが必要になるため、現場の人員配置に合わせて現実的なスケジュールを設計することが求められます。
「4時間ルール」が許容される条件
一方で、粘弾性フォームマットレスや上敷二層式エアマットレスなど高機能の体圧分散寝具を使用している場合は、体位変換の間隔を4時間を超えない範囲で延長してもよいとされています(ガイドライン推奨度C1)。新潟県の脳神経外科・神経内科病棟で行われた臨床研究では、ブレーデンスケール平均12.6点というハイリスクな寝たきり患者群に対して、体圧分散マットを適切に選択し個別スキンケアを徹底したうえで4時間ごとの体位変換を実施したところ、70名中5名の褥瘡発生にとどまり、2時間ごとの体位変換を行っていた比較対照群(56名中6名発生)と比べて有効性が実証されています。ただし条件は「マットレスの適切な選択」と「局所ストレスへの個別対応」であり、単に間隔だけ延ばすのではありません。
30度側臥位の意味と限界
体位変換の中でもよく登場するのが「30度側臥位」です。真横(90度)に倒すと大転子部に体重が集中し新たな褥瘡リスクが生まれるため、30度の浅い角度で横向きにし、臀筋という面積の広い筋肉で体重を受けさせるのが狙いです。日本褥瘡学会も体位変換の方法のひとつとして30度側臥位を紹介しています。ただし「30度はあくまで目安」であり、臀筋の少ない痩せた日本人高齢者では30度ですら大転子に圧がかかる場合もあるため、クッションを活用して広い接触面積を確保し、実際の皮膚状態を見ながら角度を調整します。
背抜き・足抜きとずれ対策
ベッドを背上げすると、利用者の身体はマットレスの上を足側にずり落ちる力がかかり、皮膚と深部組織の間でずれが生じます。このずれを解消するために必ず行いたいのが「背抜き」と「足抜き」です。背上げ後に介助者の手を利用者の背中と足の下にそれぞれ差し込み、皮膚を一度マットレスから浮かせて衣服と皮膚の位置関係をリセットします。また「ベッドと身体の屈曲点を一致させる」「頭側挙上の前に足側挙上を先に行う」といった手順も、ずれを最小化するコツです。バスタオルを身体の下に敷いたままの移乗はしわや過剰摩擦の原因になるため厳禁で、スライディングシートの活用が推奨されます。
体位変換スケジュール表とチーム共有
統一したケアを行うには「体位変換スケジュール表」の運用が有効です。利用者ごとに「6時:右30度側臥位、9時:仰臥位、12時:左30度側臥位」のように時刻ごとの体位をあらかじめ決めておき、実施者がサインする運用にすると、夜勤者の引き継ぎ漏れや連続して同じ体位が続く事故を防げます。痒みや痛みで頻繁に体位を崩してしまう方については「得手体位(本人が好む体位)」を尊重しつつ、その体位で過剰な圧がかかる部位に予防的な皮膚保護材(ポリウレタンフィルムやソフトシリコンドレッシング)を貼付する、という個別対応も検討します。
在宅での現実的な対処
訪問診療・訪問介護の現場では、家族介護者が夜間2時間ごとに起きて体位変換することは物理的に困難です。その場合は圧切替型エアマットを導入して機械的に圧を変化させ、夜間は4〜6時間間隔に延ばし、日中にこまめに体位変換と皮膚観察を行う、という組み合わせが現実解になります。大切なのは「2時間を絶対視すること」ではなく、「利用者の皮膚に消退しない発赤が出ない」という結果を追い続けることです。
30度側臥位への安全な体位変換 5ステップ手順
30度側臥位は「臀筋という広い筋肉で体重を受ける」ことで、大転子部や仙骨部への圧集中を避けるための基本テクニックです。介護職が日々行う基本ケアですが、手順を誤ると新しいずれや圧集中を生むため、5ステップで丁寧に行います。以下は日本褥瘡学会「褥瘡予防・管理ガイドライン」を踏まえた介護現場向けの実践手順です。
ステップ1:声かけと環境準備
「○○さん、これから右向きに体位を変えますね」と必ず声をかけ、本人の表情と反応を確認します。ベッド周囲の点滴ライン・経管栄養チューブ・尿道カテーテル・酸素チューブの位置を確認し、体動で引っ張られないか点検。クッションは大小2〜3個を背中側・膝間用にあらかじめ準備しておきます。
ステップ2:仰臥位での準備姿勢
ベッドを介助者の腰の高さまで上げ、ストッパーを確認。利用者の腕を胸の上で組ませる、または身体に近づけて、体位変換時に肩関節を傷めないようにします。両膝を立てると小さな力で側臥位にしやすくなります。スライディングシートが利用できる場合は、肩甲骨〜仙骨にかけて敷き込みます。
ステップ3:30度の角度で側臥位へ
介助者は変換する側(右向きにするなら利用者の左側)に立ち、肩と骨盤を同時にゆっくり倒します。一度に90度近くまで倒さず、ベッド面に対して30度(マットレスから少し浮く程度)で止めるのがポイント。背中側の床面にクッションを差し込み、その角度を維持します。両膝の間にも薄いピローを入れて骨盤の捻じれを防ぎます。
ステップ4:背抜き・足抜きでずれを解消
体位変換が終わったら、必ず「背抜き」と「足抜き」を行います。介助者の手のひらを利用者の背中とマットレスの間にゆっくり差し込み、肩から腰まで一度撫でるように手を通して、衣類や皮膚のずれをリセット。同様に下肢も、ふくらはぎから踵まで手を通します。これを省くと、ずれ力で深部組織損傷(DTI)を起こす原因になります。
ステップ5:圧と皮膚の最終確認
側臥位で安定したら、大転子部・外果(くるぶし)・膝の内側に過剰な圧がかかっていないかを手のひらで確認。痩せた利用者では、30度でも大転子に圧が集中することがあるため、必要に応じて角度を25度程度に浅くするか、クッションを追加して接触面積を広げます。最後に時刻と体位、皮膚の状態(発赤の有無、消退性)を記録に残し、次回体位変換のタイミングを確認します。
避けたいNG手順
- 90度(真横)まで倒す → 大転子部に体重集中、新たな褥瘡リスク
- 背抜き・足抜きを省く → ずれ力で深部組織損傷
- バスタオルを身体の下に敷きっぱなしで移乗 → しわと過剰摩擦
- クッションを「身体の上」に乗せるだけ → 角度維持できず仰臥位に戻る
- 声かけなしで急に倒す → 防衛反射で筋緊張、関節損傷リスク
エアマットとポジショニング:体圧分散の技術
体位変換と並ぶ褥瘡予防の柱が、体圧分散寝具の選択とポジショニングです。日本褥瘡学会「褥瘡予防・管理ガイドライン(第5版)」では、高齢者の褥瘡予防に対して「交換圧切替型/上敷圧切替型多層式エアマットレス」が推奨の強さ1B、「交換静止型フォームマットレス」が2B、「上敷圧切替型単層式/静止型エアマットレス」が2Bと、いずれも推奨度が明示されています。
体圧分散の2つの原理
体圧分散用具の働きは二つの原理に基づきます。ひとつは「沈み込み」や「包み込み」により身体の接触面積を増やして単位面積あたりの圧を下げること、もうひとつは「接触部位を変える」ことで同じ場所に圧が集中し続けないようにすることです。エアマットレスは内部のエアセル(空気の袋)を膨らませたり縮ませたりすることで、この二つを同時に実現します。
マットレスの種類と選択
マットレスは大きく「静止型(ウレタンフォーム)」と「圧切替型(エアマットレス)」に分かれます。日本褥瘡学会は、褥瘡予防には10cm以上の静止型ウレタンマットレスまたは圧切替式マットレスを推奨し、自力体位変換ができない人には圧切替型エアマットレスを使用することを勧めています。さらに日本人高齢者は「皮膚のたるみ」や「骨突出」が顕著なため、二層式や三層式のエアマットレス(エアセルが2層・3層構造でどの層かは常に膨らんでいる)が適しているとされます。すでに褥瘡が発生している場合、日本褥瘡学会第4版ガイドラインでは、D3以上や複数部位の褥瘡に対して「空気流動型ベッド」や「ローエアロスベッド」の使用が推奨度Aで挙げられています。
マットが柔らかすぎる/硬すぎる落とし穴
エアマットレスは「体重設定」を適切に行うことが重要です。柔らかすぎる(空気圧が低すぎる)と身体が沈み込み過ぎて姿勢が崩れ、かえってずれや摩擦を生みます。硬すぎる(空気圧が高すぎる)と体圧分散効果が得られません。導入時には必ず福祉用具専門相談員に立ち会ってもらい、体重に応じた空気圧調整、ベッド柵との高さの確認、電源コードの配線を整え、2〜3日後に再度皮膚状態を観察して圧を微調整します。また綿シーツをピンと張るのではなく、ルーズフィットで敷くこと、伸縮性のあるシーツを選ぶことも、体圧分散効果を最大化するコツです。
ポジショニングの基本
ポジショニングとは、クッションやピロー、フォームパッドを使って「安定した、苦痛のない、広い支持面の体位」を作る技術です。良いポジショニングは単に褥瘡予防に役立つだけでなく、呼吸・嚥下・消化・循環を改善し、筋緊張を下げて拘縮進行を抑え、利用者の「心地よさ」を生みます。基本原則は、骨突出部(仙骨、大転子、踵、腸骨、肩甲骨など)への圧迫を避け、関節を生理的な中間位に保ち、身体の重さを広い面積で支えることです。
30度ギャッジアップ時の前滑り対策
背上げで利用者の骨盤が傾いたり前すべりしたりすると、大転子部や尾骨部に強い圧がかかる「ずれのホットスポット」が生まれます。対策は、下肢側を先に少し挙上してから頭側を挙上する、骨盤を中間位に戻してから下肢全体をピローで支える、スライディングシートを活用して背抜き・足抜きを行う、などです。経管栄養で右側臥位+背上げを行う方では右大転子に褥瘡ができやすい傾向があるため、半側臥位に角度を浅くしたり、坐骨前方から下肢全体にピローを入れて前すべりを防いだりする工夫が有効です。
踵とかかとの「浮かせる」ケア
踵は骨が皮膚のすぐ下にあり、仰臥位では体重がほぼ一点に集中します。踵部に発赤や水疱が見られた場合は、下腿全体をクッションで持ち上げてマットレスから踵を完全に浮かせるのが鉄則です。ドーナツ型の円座を踵に敷く方法は、かえって円の内側に圧が集中するため現代のケアでは推奨されません。拘縮がある方の踵ケアでは、理学療法士と相談しながら安定してかつ圧のかからない角度を探ります。
ポジショニング用具の選び方
ポジショニングクッションには、ポリエステル繊維チップ(柔らかく自由な形にできる)、中密度低反発特殊ウレタン(形が決まっており扱いやすい)、ビーズ入りなど様々な種類があります。選ぶ基準は「介護される人が心地よい・リラックスできると感じるか」「身体形状に沿わせられるか」「洗濯や消毒が可能か」。施設では多職種(看護師・理学療法士・作業療法士・介護職)が集まってグループワーク形式で実際にポジショニングを体験し合い、自分が体位変換を「される側」になってはじめて気づく不快感や圧迫感を共有する研修を定期的に行うと、技術の底上げに直結します。
栄養管理:低栄養を回避し皮膚の修復力を底上げする
栄養は褥瘡予防と治癒の土台です。日本皮膚科学会「褥瘡診療ガイドライン(第3版)」では、褥瘡を有する患者または栄養状態が悪く褥瘡リスクが高い患者に対して「早期にNST(栄養サポートチーム)あるいは栄養指導の専門家にコンサルトすることを推奨する(推奨度1A)」とされ、熱量・蛋白質・アミノ酸・ビタミン・微量元素の補給が強く推奨されています(推奨度1A)。
低栄養のスクリーニング指標
日本褥瘡学会は、低栄養状態の指標として、炎症や脱水が除外できれば血清アルブミン値、体重減少率、喫食率(食事摂取量の%)を挙げています。アルブミン値3.5g/dL以下は褥瘡リスクが高いとされ、田中病院の褥瘡対策マニュアルではアルブミン3.5g/dL以上、ヘモグロビン11g/dL以上を目標値に設定しています。血液データを介護職が測定することはできませんが、「体重減少がある」「食事の4割しか食べられていない」「痩せが目立ってきた」といった観察情報は看護師がNSTに依頼を出す判断材料として欠かせません。
栄養評価ツール
専門的な栄養評価ツールとしては、主観的包括的栄養評価(SGA)、高齢者向けのMNA®(Mini Nutritional Assessment)およびMNA®-SF(Short Form)、CONUT(Controlling Nutritional Status)などが日本褥瘡学会ガイドラインで紹介されています。これらは看護師や管理栄養士が実施しますが、介護職も各ツールで何を見ているか(体重変化、BMI、食事摂取量、疾患の影響、ADL、精神状態など)を理解しておくと、日常のきめ細かな観察が栄養評価に直結するようになります。
褥瘡予防に重要な栄養素
褥瘡予防・治癒に関わる主要栄養素は、第一にエネルギー(1日25〜30kcal/kg体重が目安)、第二にたんぱく質(皮膚と組織の修復材料)、第三に亜鉛(創傷治癒を促進)、第四にビタミンC(コラーゲン合成を助ける)、第五に鉄分(酸素運搬と組織回復)、そしてビタミンA・ビタミンB群・銅などの微量元素です。食品例としては、たんぱく質は鶏肉・魚・卵・大豆製品、亜鉛は牡蠣・牛肉・ナッツ類、ビタミンCは柑橘類・ブロッコリー・いちご、鉄分はレバー・ほうれん草・赤身肉などが挙げられます。富士在宅診療所のように、エアマットを導入しても栄養状態が悪ければ褥瘡が改善しないケースは臨床現場で繰り返し経験されています。
栄養補助食品と投与ルート
日本褥瘡学会は、低栄養の人に対して「疾患を考慮したうえで、高エネルギー・高たんぱく質のサプリメントによる補給を行うこと」を推奨度Bで示しています。経口摂取が難しい場合は経腸栄養(鼻や胃にチューブを挿入して流動物を補給)、それも困難なら静脈栄養(点滴)で必要量を確保します(推奨度C1)。介護施設でよく用いられる栄養補助食品には「メイバランスミニ」「アイソカル」「メイプロテインZn」などがあり、特に亜鉛・鉄・たんぱくを強化したゼリーや飲料は、食欲が落ちた高齢者でも少量で必要栄養を補給しやすい剤形になっています。
嚥下機能と食形態の調整
高齢者で低栄養が続く背景には、嚥下機能の低下がしばしば潜んでいます。水分でむせる、食事に時間がかかる、食後にガラガラ声になる、といったサインがあれば言語聴覚士(ST)に嚥下評価を依頼し、とろみ付き飲料、ソフト食、ミキサー食など食形態を段階的に調整します。食形態が合っていないまま喫食率を責めても改善は見込めません。「食べられない原因」を嚥下・口腔内環境(義歯の不適合、口内炎、口腔乾燥)・食欲不振(薬剤副作用、便秘、抑うつ)に分解して考える視点が重要です。
水分管理とCONUT値の連動
水分不足は皮膚の乾燥とバリア機能低下を招き、発熱や下痢で容易に脱水になると皮膚の弾力性が失われて褥瘡リスクが上がります。1日1500mL前後を目安に、麦茶・スープ・ゼリー飲料・経腸栄養剤を組み合わせて無理のない水分補給を計画しましょう。糖尿病・心不全・腎不全の方は水分制限や糖質管理が優先されるため、必ず看護師・医師と確認のうえで実施します。
スキンケアと観察ポイント:介護職が最初の変化に気づく
褥瘡は「発見の早さ」で予後が大きく変わります。介護職は入浴介助、清拭、オムツ交換、体位変換のたびに利用者の皮膚を目にする立場にあり、ここで微細な変化を捉えられるかどうかが、褥瘡の発生率と重症化率を左右します。日本褥瘡学会は「皮膚観察は一日一回実施」することをケア計画に明記するよう推奨しています。
毎日の皮膚観察チェックリスト
観察すべき部位は、仰臥位の方なら仙骨・尾骨・踵・肘・後頭部・肩甲骨、側臥位中心の方なら大転子・腸骨・外果(くるぶし)・膝の内側・肩、車いす中心の方なら坐骨・尾骨・肩甲骨。チェックするのは、発赤の有無、発赤がある場合の指押し法での消退の有無、皮膚の温度(周囲より冷たい/温かい)、硬結(周囲より硬い部分)、水疱、表皮剥離、乾燥、湿潤、発疹、紫色の色調変化(DTI疑いのサイン)などです。毎日同じ順序で観察するルーティンを作ると、変化の見落としが減ります。
排泄ケアと浸軟予防
日本褥瘡学会は「排泄物が付着した状態が長時間続くと、皮膚への刺激から褥瘡発生につながりやすい」と警告しています。オムツ交換時は①皮膚を擦らず優しく拭く(必要に応じて陰洗ボトルの微温湯で洗い流す)、②石鹸を使う場合はよく泡立てて十分に洗い流す、③完全に水分を拭き取る、④肛門周囲や外陰部に撥水クリームや皮膚保護剤を塗布して排泄物から皮膚を守る、⑤防水シーツは蒸れの原因になるので原則使わない(失禁対策はオムツの適切な選択で行う)――この5点が基本です。便失禁時は中性洗剤よりオイルでの愛護的拭き取りが推奨されます。
保湿と皮膚の乾燥予防
高齢者の皮膚は水分保持能力が落ちており、乾燥すると角質のバリア機能が低下し、軽い摩擦でも表皮剥離(スキン-テア)を起こします。入浴・清拭の後は必ず保湿クリームやローションを塗布し、特に脛・足背・前腕など乾燥しやすい部位を意識的にケアします。マッサージは皮膚を傷める原因になるため日本褥瘡学会は推奨していません。保湿剤は塗り広げる程度で十分です。
予防的ドレッシング材の活用
骨突出部や摩擦を受けやすい部位には、予防目的でポリウレタンフィルムドレッシング、ポリウレタンフォーム/ソフトシリコンドレッシング、すべり機能付きドレッシング材を貼付することが日本皮膚科学会・日本褥瘡学会とも推奨しています。これらは摩擦・ずれを軽減し、皮膚を外力から守るバリアとして働きます。貼付する際は皮膚の清拭・乾燥を確認し、皮膚の伸展方向に合わせてしわが寄らないよう貼ります。
報告すべき観察所見と記録の書き方
介護職が発見した変化を看護師に伝えるときは、「どこに」「いつから」「どんな」変化が「どの程度」あるのかを具体的に伝えます。望ましい報告例は「仙骨部の中央から右に1cmの位置に、直径約3cmの赤みがあります。指で押しても色が消えません。本日朝のオムツ交換時に初めて気づきました。昨日夜勤時には確認しませんでした(不明)。皮膚温は周囲と同じで、硬結や水疱はありません」。これに比べて「お尻が赤いです」という報告では、看護師の初動判断ができません。記録も同様で、部位・大きさ・色調・消退性・温度・硬結の有無・発見のタイミングを簡潔に書き残します。
医療機関受診の目安
介護職が独立で判断する場面ではありませんが、次のようなサインは看護師・医師への速やかな連絡が必要です。①消退しない発赤が24時間以上続いている、②水疱・びらん・潰瘍が新たに発生した、③既存の創から膿・悪臭・大量の滲出液が出ている、④創周囲に熱感や腫脹が広がっている、⑤利用者が発熱や食欲不振を伴っている(全身感染の可能性)、⑥周囲の皮膚色が紫や黒に変化している(DTI疑い)。これらの所見はDESIGN-R®でいえばI3以上、DDTI疑い、N3以上に相当する場面で、外用薬やドレッシング材の変更、デブリードマン、抗生剤投与など医療的介入が必要になります。
入浴は褥瘡があっても原則推奨
日本皮膚科学会「褥瘡診療ガイドライン」では、褥瘡患者の入浴は推奨されています(推奨度1C)。血流を良くし皮膚を清潔に保つ効果があるため、創部の感染がなければ入浴・シャワー浴・部分浴は積極的に行います。感染がある場合や浸出液が多量の場合は、フィルムドレッシング材で覆って入浴し、入浴後に剥がして創処置を行う方法が田中病院のマニュアルなどで示されています。入浴後は保湿と保温を忘れずに行いましょう。
医療職との連携とチームケア:介護職の役割を最大化する
褥瘡ケアは一人の職種で完結する仕事ではありません。日本褥瘡学会は「関連職種が共同して取り組む」ことをケア計画の中核に位置づけており、医師、看護師、皮膚・排泄ケア認定看護師(WOC/WOCN)、管理栄養士、薬剤師、理学療法士(PT)、作業療法士(OT)、言語聴覚士(ST)、歯科衛生士、ケアマネジャー、福祉用具専門相談員、そして介護職員がそれぞれの専門性を持ち寄ってチームで対応します。介護職は「利用者の生活全体を最もよく知る職種」として、このチームの中で独自の役割を持っています。
施設内の褥瘡対策チームの役割
多くの施設では、褥瘡対策委員会や褥瘡対策チーム(入院基本料の褥瘡対策に関する診療計画の要件)が設置されています。月1回の褥瘡カンファレンスでは、褥瘡保有者の現状、DESIGN-R®点数の推移、使用中のマットレスとポジショニング、栄養摂取状況、ケア計画の見直しが議題になります。介護職員はこのカンファレンスに積極的に参加し、「夜間の体位変換時、○○さんは右向きを極端に嫌がって30分で仰臥位に戻そうとする」「食事は主食は完食だが副菜のタンパク質を残しがち」といった生活情報を提供することで、現実的なケア計画づくりに貢献できます。
皮膚・排泄ケア認定看護師(WOC)との協働
日本看護協会が認定する皮膚・排泄ケア認定看護師(WOC Nurse)は、褥瘡・ストーマ・失禁ケアの専門家です。施設内にWOCがいれば、困難事例の相談、新人介護職員への教育、難治性褥瘡のデブリードマンの実施、ドレッシング材の選択などで大きな力になります。施設にWOCがいなくても、地域の中核病院のWOC外来や訪問看護ステーションの認定看護師に相談できる体制があれば、難しい症例で孤立せずに済みます。
管理栄養士・NSTとの連携
栄養サポートチーム(NST:Nutrition Support Team)は医師、管理栄養士、薬剤師、看護師などで構成される多職種チームで、褥瘡予防・治癒の土台である栄養管理を担います。介護職は食事摂取量(主食・副食別の%)、水分摂取量、体重変化、食欲、嚥下状況、排便状況を日々記録することで、NSTが栄養評価と介入計画を立てる材料を提供できます。食事介助の際「今日もこれだけしか食べられていない」と気づいた時、それを記録と報告に残さなければチームには届きません。
理学療法士・作業療法士との連携
ベッドから車いすへの移乗、座位保持、車いす上のシーティング、関節拘縮予防の他動運動、ポジショニング用具の選定――これらはすべてPT・OTの専門領域です。日本皮膚科学会ガイドラインも「褥瘡を持つ対麻痺・脊髄損傷者に対しては、車椅子のシーティングを検討し、体圧のチェックを行うことが薦められる」としています。15分おきのプッシュアップ、座位皮膚耐久性の観察、座位時間の調整、姿勢保持90度ルール(背もたれ・座面・足底がそれぞれ90度になる姿勢)など、車いす利用者の褥瘡予防は介護職とリハ職の共同作業で初めて成立します。
医師・歯科との連携
医師は褥瘡の診断、外用薬の処方、抗生剤投与、外科的治療(デブリードマン、皮弁形成術など)の判断を行います。介護職は医師が診察に来る前後で、「いつから・どこに・どんな変化があったか」を時系列で整理して伝える役割を担います。写真撮影が可能な施設では、褥瘡発見時から定期的に同じアングル・同じ明るさで撮影し、経過を視覚的に共有すると、医師の判断が格段に早くなります。また食事摂取量の低下が続く場合は歯科受診で義歯不適合や口腔内病変をチェックすることも、栄養管理の側面支援として重要です。
福祉用具専門相談員・ケアマネジャーとの連携
在宅ケアではケアマネジャーがチームの司令塔となり、訪問看護、訪問リハ、福祉用具貸与、デイサービスを組み合わせたケアプランを作成します。エアマットレスや車いすのクッションは福祉用具貸与制度で月数百円〜数千円程度の自己負担でレンタル可能で、福祉用具専門相談員が利用者の状態に合わせた機種を選定します。介護職は生活支援の中で「エアマットに慣れない様子」「クッションがずり落ちる」といった使用感の情報をケアマネジャーや相談員に伝えることで、用具の微調整・機種変更のきっかけを作ります。
家族への説明と在宅移行支援
施設利用者が在宅に戻る場面、あるいは在宅から施設に入所する場面では、家族への褥瘡ケア指導が欠かせません。「2時間ごとの体位変換は家族介護者には困難でよい」「エアマットを導入すれば夜間4〜6時間に延ばせる」「発赤に気づいたら早期に訪問看護師に連絡する」といった現実的な助言を、介護職が日常会話の中で繰り返し伝えていくことで、在宅での褥瘡発生を大きく減らせます。介護職の知識は、家族が最初に頼る「身近な専門家」としての信頼の土台になります。
2024年介護報酬改定 褥瘡マネジメント加算の最新動向と介護職の関わり
褥瘡ケアは「利用者を守るケア」であると同時に、施設経営の観点からも重要なテーマです。2024年(令和6年)度の介護報酬改定では、褥瘡マネジメント加算(特養・老健・介護医療院などが対象)に重要な見直しが入りました。介護職員もこの仕組みを理解しておくと、なぜ施設で「褥瘡リスク評価表」「ケア計画書」「LIFE提出」などの書類業務が必要なのかが腑に落ち、日々の観察記録の重みが変わります。
2024年度改定の3つのポイント
① 既存褥瘡の治癒も評価対象に追加:これまでは「新規発生をいかに防ぐか」が主な評価軸でしたが、2024年改定では入所時・利用開始時にすでに褥瘡を持って入ってきた利用者について、その褥瘡を治癒させた場合もアウトカム評価の対象になりました。新規発生予防だけでなく「治す力」も介護施設の評価に組み込まれた形です。
② 入力項目の明確化と他加算との共通化:褥瘡マネジメント加算で記入する様式について、入力項目が明確化され、他のLIFE関連加算(科学的介護推進体制加算、自立支援促進加算など)と共通化が進みました。記録業務の負担軽減と、データ品質の向上が同時に図られています。
③ 初回データ提出時期の統一:LIFE(科学的介護情報システム)への初回データ提出時期が、他のLIFE関連加算と統一されました。複数加算をまとめて運用しやすくなり、現場の事務負担が軽減されました。
加算の基本要件と介護職の役割
褥瘡マネジメント加算(Ⅰ)は1月あたり3単位、(Ⅱ)はアウトカム評価が加わって1月あたり13単位が算定できます(特養の場合)。算定要件には次の項目が含まれ、いずれも介護職員の関与が不可欠です。
- 入所時・利用開始時に褥瘡の有無を確認し、褥瘡発生リスクを評価する
- 少なくとも3月に1回、リスクと褥瘡の状態を再評価する
- 医師、看護師、管理栄養士、介護職員、ケアマネジャーその他関係職種が共同で褥瘡ケア計画を作成する
- 計画に基づきケアを実施し、その内容を記録する
- 評価結果と計画をLIFEに提出し、フィードバックを活用する
計画作成のメンバーに「介護職員」が明記されている点に注目してください。介護職員は、医療職が直接観察できない夜間・早朝の体位変換状況、食事摂取量、排泄パターン、皮膚状態の細やかな変化など、もっとも生活に近い情報を提供する立場です。
記録が「加算の根拠」になる
「仙骨部に消退しない発赤あり、3×4cm」「30度側臥位、右向き、背抜き実施」「夕食喫食率3割、副菜のみ残す」――こうした介護記録の一行一行が、褥瘡マネジメント加算におけるケア実施の証拠になります。記録が雑だと、せっかく良いケアをしていても加算要件を満たせず、施設収入に影響します。逆に丁寧な記録は、施設の経営健全性とケア品質の両方を支えます。
転職時の視点:褥瘡ケアに強い施設を見抜く
介護職として転職を検討するなら、見学時に「褥瘡マネジメント加算を算定していますか」「褥瘡対策委員会は月何回ありますか」「皮膚・排泄ケア認定看護師(WOC)はいますか」「圧切替型エアマットレスの保有台数は」といった質問をしてみてください。算定している施設は加算分の収入があり、研修や用具に投資しやすく、結果として現場の介護職員も学びやすい環境であることが多いです。逆に算定していない施設は、人員配置や記録体制に課題がある可能性があり、見学時の説明の解像度から雰囲気を読み取れます。
出典:厚生労働省「令和6年度介護報酬改定における改定事項について」、第26回日本褥瘡学会学術集会資料「褥瘡にかかわる診療報酬・介護報酬等」(2024年)。
よくある疑問Q&A
Q1. エアマットを入れれば体位変換はしなくていいですか?
いいえ、エアマットは体位変換の「代わり」ではなく「併用する用具」です。日本褥瘡学会ガイドラインでは、高機能の体圧分散寝具(粘弾性フォーム、上敷二層式エアマットレスなど)を使用している場合は体位変換間隔を4時間を超えない範囲に延長してもよいとされていますが、ゼロにしてよいとは書かれていません。エアマットを入れても、日中は可能な範囲で体位変換と皮膚観察を続け、夜間の間隔を延ばす、という運用が現実的です。また圧切替型エアマットは機械的に圧を変化させますが、ずれ力対策や湿潤対策まではカバーできないため、背抜き・足抜きや排泄ケアは別途必要です。
Q2. 発赤を見つけたらマッサージしてよいですか?
日本褥瘡学会は「皮膚のマッサージは行わない」ことをケア計画に明記すべき項目として挙げています。マッサージは皮膚の深部組織にさらなる摩擦とせん断力を加えて損傷を悪化させる恐れがあり、現代の褥瘡ケアでは推奨されていません。発赤を見つけたら、①指押し法で消退性を確認する、②その部位にかかる圧を除去する(体位変換、クッションで浮かせる、除圧パッドを貼る)、③看護師に報告する――がとるべき行動です。
Q3. ドーナツ型の円座は使ってよいですか?
現代のケアでは推奨されません。円座は円の外側が接している部分に圧を集中させ、円の内側の皮膚の血流を阻害するため、かえって褥瘡リスクを高めます。踵や後頭部の除圧には、下肢や頭部全体を持ち上げて患部をマットレスから完全に浮かせる方法(ヒールプロテクター、ピロー挙上)を選びます。
Q4. 褥瘡の傷にワセリンやオリーブオイルを塗ってもよいですか?
介護職が独立で判断すべき処置ではありません。褥瘡の外用薬は医師の処方が必要で、創の状態(急性期・黒色期・黄色期・赤色期・白色期)や感染の有無により使い分けます。日本皮膚科学会ガイドラインでは、創面保護目的で白色ワセリン、酸化亜鉛、ジメチルイソプロピルアズレンなどの油脂性基剤軟膏、感染予防目的でスルファジアジン銀、肉芽形成促進目的でブクラデシンナトリウムやプロスタグランジンE1など、段階ごとに適切な薬剤があります。家庭用の食品油や市販の軟膏を勝手に塗ると、感染や症状悪化のリスクがあります。
Q5. いわゆる「ラップ療法」をしてもよいですか?
日本皮膚科学会「褥瘡診療ガイドライン(第3版)」では、ラップ療法は「慎重に適応を検討した上で行うことを選択肢の一つとして提案する」(推奨度2B)とされており、全面的な推奨はされていません。食品用ラップなどは医療材料として承認されていない材料であり、使用者責任となるため、使用前に患者本人および家族の同意を得ておく必要があるとされています。介護施設でのラップ療法の導入は、医師・看護師の指示のもと、十分な知識と責任体制がある場合に限り検討すべきです。
Q6. 褥瘡ができると介護報酬は減るのですか?
医療機関では入院基本料において褥瘡対策未実施減算・褥瘡ハイリスク加算などの仕組みがあり、DESIGN-R®2020の評価が診療報酬算定要件になっています。介護保険施設でも、褥瘡マネジメント加算(平成30年度から導入され、令和3年度に見直し)があり、入所者ごとに褥瘡リスクを評価し、ハイリスク者に対して褥瘡ケア計画を作成・実施することで算定できます。つまり褥瘡予防は施設経営の観点からも重要なテーマであり、介護職員の知識・技術向上は施設全体の価値につながります。
Q7. 終末期の利用者でも体位変換を続けるべきですか?
終末期の方、特に全身状態が極度に悪化している場合は、体位変換そのものが苦痛になることがあります。この場合は「褥瘡予防のための体位変換」よりも「苦痛緩和のためのポジショニング」に目標を切り替え、本人が最も楽と感じる体位を尊重しながら、自動体位変換機能付きエアマットレスや多数のピローを使って局所圧を分散させる方針に転換します。終末期ケアでは褥瘡発生はある程度やむを得ない場面もあり、「褥瘡をつくらないこと」より「苦痛を最小化すること」が優先されます。この方針転換は医師・看護師・家族とのカンファレンスで合意形成してから実施しましょう。
Q8. 介護職員として褥瘡ケアを学ぶおすすめの方法は?
第一に、日本褥瘡学会の一般向けサイト(https://www.jspu.org/general/)を読むこと。第二に、施設内の褥瘡対策委員会や勉強会に継続参加すること。第三に、日本看護協会の皮膚・排泄ケア認定看護師が実施する研修や、地域の医師会・看護協会主催の褥瘡研修に参加すること。第四に、実際の体位変換・ポジショニングを「される側」で体験するグループワーク研修を経験すること。第五に、介護福祉士・ケアマネジャーの実務者研修に褥瘡ケアの科目が含まれているため、その内容を活用することです。知識と技術は現場での反復で身につくため、日々の観察と記録を丁寧に続けることが最大の学びになります。
まとめと参考資料
まとめ:褥瘡ケアは介護職の専門性を示す最前線
褥瘡(床ずれ)ケアは、介護の現場で「圧・ずれ・摩擦・湿潤・低栄養」という複合要因を理解し、ブレーデンスケールでリスクを見極め、DESIGN-R®2020で経過を追い、体位変換と体圧分散寝具で物理的要因を制御し、栄養とスキンケアで皮膚の耐久性を底上げし、多職種と情報を共有し続けるという、きわめて総合的なケア活動です。介護職は利用者の皮膚を最も多く目にし、食事や排泄や睡眠の様子を最もよく知る立場にあり、その観察力と情報共有が医療職の的確な判断を引き出します。
本記事では日本褥瘡学会「褥瘡予防・管理ガイドライン(第5版)」、同学会の「改定DESIGN-R®2020コンセンサス・ドキュメント」、日本皮膚科学会「褥瘡診療ガイドライン(第3版)」などの公的ガイドラインをもとに、現場で使える実務知識を整理しました。「2時間ごとの体位変換」や「30度側臥位」といった定型句の背後にある根拠まで理解することで、ルーティンワークが意味のあるケアに変わります。
褥瘡は「つくらない」ことが最も大切です。そして「つくらない」は日々の小さな観察と、小さな判断と、小さな行動の積み重ねから生まれます。朝のオムツ交換で発赤に気づいて看護師に報告する。食事摂取量の低下を記録して管理栄養士につなぐ。背上げ後に背抜きを忘れない。踵をピローで浮かせる。エアマットの空気圧を時々確認する。こうした一つ一つが、利用者の皮膚と尊厳を守る最前線です。
参考資料(公的出典)
- 日本褥瘡学会編『褥瘡予防・管理ガイドライン(第5版)』照林社、2022年(Mindsガイドラインライブラリ収載)
- 日本褥瘡学会編『改定DESIGN-R®2020コンセンサス・ドキュメント』照林社、2020年(https://jspu.org/medical/books/docs/design-r2020_doc.pdf)
- 日本褥瘡学会「褥瘡の予防について」一般・福祉関係の皆様向けページ(https://www.jspu.org/general/prevention/)
- 日本褥瘡学会「褥瘡評価ツール 改定DESIGN-R®2020」(https://www.jspu.org/medical/design-r/)
- 日本皮膚科学会『創傷・褥瘡・熱傷ガイドライン―2:褥瘡診療ガイドライン(第3版)』日本皮膚科学会雑誌133(12):2735-2797、2023年(https://www.dermatol.or.jp/dermatol/wp-content/uploads/xoops/files/guideline/zyokusou2023.pdf)
- 全国老人保健施設協会「施設で取り組む褥瘡管理」(https://www.roken.or.jp/wp/wp-content/uploads/2022/02/05-1.pdf)
- 厚生労働省 褥瘡対策に関する診療計画書・褥瘡危険因子評価票
免責事項:本記事は介護現場で役立つ一般的な知識を提供するものであり、個別の医療判断や治療指示に代わるものではありません。実際の褥瘡ケアは必ず主治医・看護師・管理栄養士など有資格の医療専門職の指示のもと実施してください。
執筆者
介護のハタラクナカマ編集部
編集部
介護業界の転職・キャリア情報を発信。厚生労働省の公的データと現場の声をもとに、介護職で働く方・転職を検討する方に役立つ情報をお届けしています。