デイサービスとデイケアの違いと使い分け|要介護度別の選び方・費用・送迎範囲を完全比較
デイサービス(通所介護)とデイケア(通所リハビリテーション)の違いを厚労省データで徹底比較。リハビリ職配置・医師指示書・費用・送迎範囲・利用シーン別の選び方を解説します。
お近くの介護施設を探す
地域ごとの施設数や施設タイプを確認しながら、候補を絞り込めます。
この記事のポイント
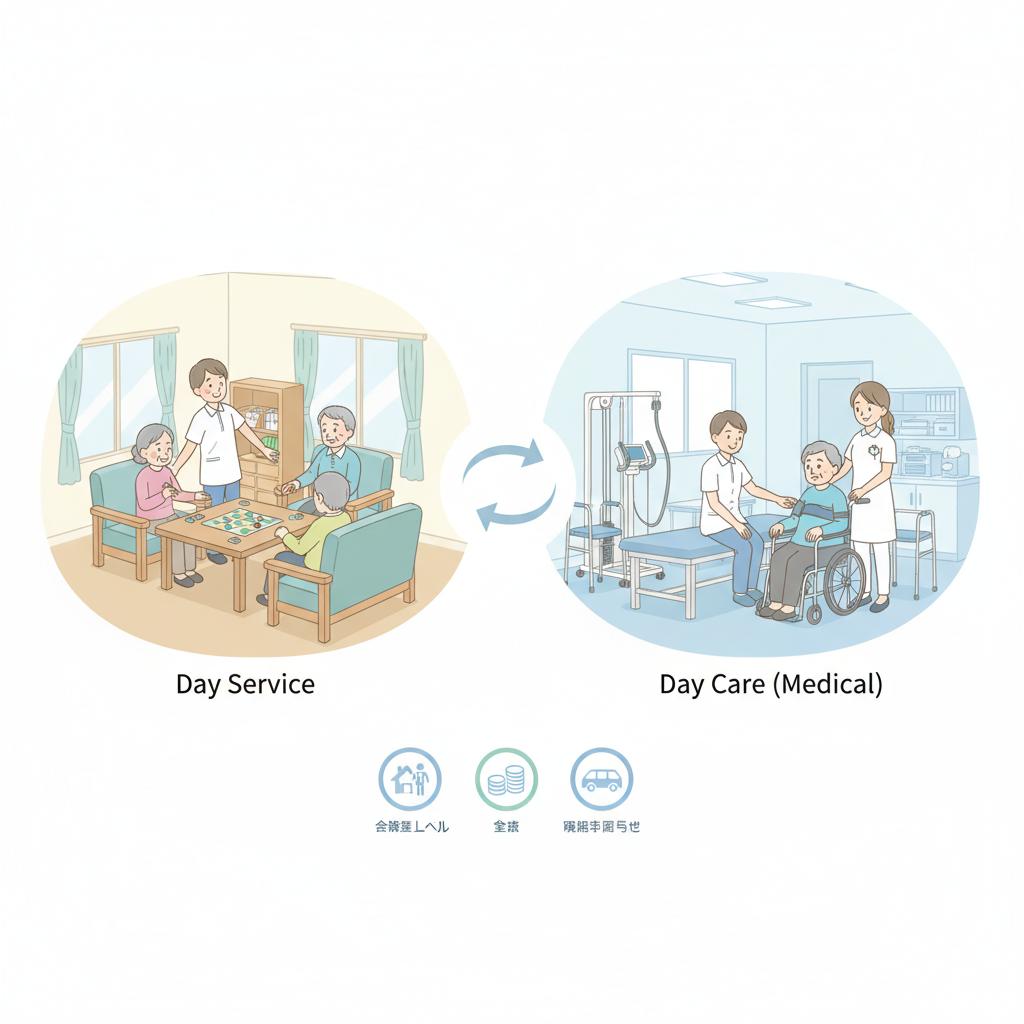
デイサービス(通所介護)は日常生活上の世話と機能訓練を目的とした介護保険サービスで、要介護1〜5の方が利用できます。一方デイケア(通所リハビリテーション)は医師の指示に基づくリハビリを主目的とし、医師・理学療法士・作業療法士・言語聴覚士が配置されます。リハビリを集中して受けたい場合はデイケア、社会参加や入浴・食事の支援を中心にしたい場合はデイサービスが目安です。
目次
「デイサービスとデイケア、名前が似ていてどう違うのか分からない」「親に合うのはどちらか」と迷うご家族は少なくありません。この2つはどちらも日帰りで通う介護保険サービスですが、サービスの目的・人員配置・医師の関与・費用がまったく異なります。退院後にリハビリを継続したい場合と、家族の介護負担を軽減して入浴や食事の世話をしてほしい場合では、最適な選択肢が分かれます。
本記事では、厚生労働省の介護給付費分科会資料・各種介護報酬告示に基づき、両サービスの違いを制度的な側面(人員基準・指定要件)、実利用面(費用・送迎・1日の流れ)、選び方の判断軸に分けて整理します。読み終えると、ご家族の状況に応じてどちらを優先すべきかを判断できるようになります。
デイサービスとデイケアの基本定義
まず両サービスの法的な定義から押さえます。介護保険法における位置づけは似ていますが、目的とできる行為が異なります。
デイサービス(通所介護)とは
通所介護は、要介護者を老人デイサービスセンター等に通わせ、入浴・排せつ・食事等の介護、生活相談・助言、健康状態の確認、機能訓練を行うサービスです(介護保険法第8条第7項)。基本方針は「利用者の社会的孤立感の解消、心身機能の維持、家族の身体的・精神的負担の軽減」と定められています(厚生労働省「各介護サービスについて」)。
人員基準では、生活相談員・看護職員・介護職員・機能訓練指導員(PT/OT/ST・看護職員・柔道整復師・あん摩マッサージ指圧師のいずれか)の配置が必要です。常勤医師の配置は不要です。
デイケア(通所リハビリテーション)とは
通所リハビリテーションは、介護老人保健施設、病院、診療所その他厚生労働省令で定める施設で行う、居宅要介護者に対する心身機能の維持回復・日常生活自立を助けるための理学療法・作業療法その他必要なリハビリテーションと定義されます。
人員基準は通所介護より厳格で、専任の常勤医師1名以上に加えて、利用者100人につき理学療法士・作業療法士・言語聴覚士のいずれかを1名以上配置することが義務付けられています(厚生労働省・社会保障審議会介護給付費分科会 第180回資料)。
両者の決定的な違い
もっとも本質的な差は「医師が常勤しているかどうか」と「リハビリ専門職が配置されているかどうか」です。デイケアは医療施設に併設または医療機関そのものが運営するため、医療的な観点からリハビリ計画を立てられます。デイサービスは生活支援が主体で、機能訓練は行うものの医師の指示に基づく医療リハビリは行いません。
人員配置・サービス内容・費用の徹底比較
デイサービスとデイケアの違いを項目別に整理すると、選び方の判断軸が見えてきます。
人員基準の違い
| 項目 | デイサービス(通所介護) | デイケア(通所リハビリ) |
|---|---|---|
| 医師 | 配置義務なし | 専任の常勤医師1名以上(必須) |
| 看護職員 | 単位ごと専従1名以上 | 従事者として配置 |
| PT/OT/ST | 機能訓練指導員として任意配置(柔道整復師・あん摩マッサージ指圧師でも可) | 利用者100人につき1名以上(必須) |
| 介護職員 | サービス提供時間に応じて専従配置 | 従事者として10人に1名以上 |
| 運営主体 | 株式会社・社会福祉法人・NPO法人など多様 | 介護老人保健施設・病院・診療所 |
提供されるサービスの中心
デイサービスでは入浴介助、食事提供、レクリエーション、機能訓練(生活機能向上)、社会交流の機会提供が中心です。1日の時間配分は「入浴・食事・レク・体操」が中核を占めます。
デイケアでは医師の指示に基づく個別リハビリテーションが中核で、PT/OT/STによる20〜40分の個別訓練、リハビリ会議による計画立案・評価が行われます。入浴・食事もありますが、リハビリが時間的・予算的に重点配分されます。
費用の比較(7〜8時間利用・通常規模型・2024年4月改定後)
デイサービスの基本報酬(要介護3・通常規模型・7〜8時間)は1日約900単位前後、デイケアの基本報酬(要介護3・通常規模型・7〜8時間)は1日約1,000単位前後で、デイケアのほうが約10〜15%高めに設定されています。1単位=10円で計算する標準地域の場合、自己負担1割ならデイサービス約900円/回、デイケア約1,000円/回が目安です。これに食費(実費・約600〜900円)、おむつ代等の日用品費が加わります。
医師の指示書の要否
デイケアの利用には医師の指示書(リハビリテーション計画書への医師の関与)が必要で、リハビリテーションマネジメント加算もこの医師関与を前提に設計されています。デイサービスでは指示書は不要で、ケアマネジャーのケアプランに基づいて利用できます。
送迎範囲
どちらのサービスも事業所が送迎を行いますが、デイケアは併設病院・老健の医療圏に限られることが多く、通常は半径5〜10km圏内。デイサービスは事業所数が圧倒的に多いため(通所介護事業所は全国約2.4万事業所、通所リハビリは約8,400事業所)、自宅近隣で見つけやすいのが特徴です。
要介護度別・症状別の使い分け
「結局どちらを選べばいいのか」を判断するには、ご本人の状態とご家族のニーズを整理することが大切です。以下の判断軸を参考にしてください。
退院直後・脳卒中後遺症がある場合 → デイケア優先
急性期病院や回復期リハ病棟を退院した直後で、まだリハビリを継続する必要がある場合は、まずデイケアを検討します。退院後3か月以内であれば短期集中個別リハビリテーション実施加算(110単位/日)の対象になり、週2回・1日40分以上の集中リハが受けられます。脳卒中後の片麻痺、嚥下機能低下、失語症などは医師の指示と専門職の関与が必要なため、デイケアが適しています。
骨折後・整形外科的なリハビリ → デイケア
大腿骨頸部骨折、脊柱管狭窄症の手術後、変形性膝関節症の保存療法など、整形外科領域のリハビリは理学療法士の関与が成果を左右します。デイケアであれば医師が定期的に評価し、リハビリ計画の見直しができます。
認知症(MCI〜軽度)の進行予防 → デイサービス+認知症デイ
軽度の認知症で身体機能は保たれている場合、社会参加と認知刺激が重要です。認知症対応型通所介護(認知症デイ)または通常のデイサービスを選び、回想法・音楽療法・集団活動を中心にする方が適しています。MCIや軽度認知症の初期段階での受診タイミングについては認知症の初期症状と受診タイミングを参照してください。
独居・閉じこもり傾向 → デイサービス
独居で社会的孤立が懸念される場合、デイサービスのレクリエーション・食事・入浴を組み合わせた「社会参加の場」としての機能が有効です。要介護1・2でADLは保たれているが外出機会が減っている方には、デイサービスが第一選択です。
家族の介護負担軽減(レスパイト)目的 → デイサービス
家族が日中働いている、または介護疲れの軽減が主目的の場合、滞在時間が長く食事・入浴も含むデイサービスが向いています。デイケアは1〜2時間または3〜4時間の短時間メニューも多く、レスパイト用途には不向きな場合があります。介護疲れの予防は介護疲れ・共倒れを防ぐレスパイトケアもあわせて読んでください。
嚥下機能低下・経口摂取支援 → デイケア(ST配置事業所)
言語聴覚士(ST)による嚥下訓練が必要な場合は、STを配置しているデイケアを選びます。摂食嚥下機能向上のための個別訓練が受けられます。
判断に迷ったら
ご本人の状態だけで決められない場合は、ケアマネジャーに相談してください。ケアマネジャーは複数の事業所と契約があり、医師・PT/OT/STとも連携しているため、見学手配や試行利用の調整もしてくれます。ケアマネ選びについてはケアマネジャーの選び方も参考になります。
費用シミュレーション(要介護度別・自己負担額)
2024年4月改定後の介護報酬を基準に、月の利用回数別の自己負担額を試算します。1単位=10.00円(地域区分その他)、自己負担1割で計算しています。実際の金額は地域区分(1級地〜7級地)、加算の有無、食費・日用品費で変動します。
デイサービス(通所介護・通常規模型・7〜8時間)の月額目安
| 要介護度 | 1日の基本報酬 | 週2回(月8回) | 週3回(月12回) |
|---|---|---|---|
| 要介護1 | 約750円 | 約6,000円 | 約9,000円 |
| 要介護2 | 約880円 | 約7,000円 | 約10,500円 |
| 要介護3 | 約1,000円 | 約8,000円 | 約12,000円 |
| 要介護4 | 約1,140円 | 約9,100円 | 約13,700円 |
| 要介護5 | 約1,290円 | 約10,300円 | 約15,500円 |
※食費(実費・1食600〜900円)、日用品費は別途。入浴介助加算・個別機能訓練加算等が付くと1割負担で1日あたり50〜100円程度加算されます。
デイケア(通所リハビリ・通常規模型・6〜7時間)の月額目安
| 要介護度 | 1日の基本報酬 | 週2回(月8回) | 週3回(月12回) |
|---|---|---|---|
| 要介護1 | 約710円 | 約5,700円 | 約8,500円 |
| 要介護2 | 約840円 | 約6,700円 | 約10,100円 |
| 要介護3 | 約970円 | 約7,800円 | 約11,600円 |
| 要介護4 | 約1,120円 | 約9,000円 | 約13,400円 |
| 要介護5 | 約1,290円 | 約10,300円 | 約15,500円 |
※リハビリテーションマネジメント加算(イ:560単位/月、ロ:593単位/月)、短期集中個別リハビリテーション実施加算(110単位/日)等が加わると、1割負担で月1,000〜2,000円程度上乗せされます。
自己負担割合に注意
本人の合計所得金額により自己負担は1割・2割・3割と段階的に上がります。2割負担の場合は上表の2倍、3割負担の場合は3倍が自己負担となります。詳細は介護保険の自己負担割合|1割・2割・3割の判定基準を確認してください。
区分支給限度額との関係
デイサービス・デイケアともに区分支給限度額の対象となります。要介護1で月16,765単位、要介護5で月36,217単位が上限で、これを超えると超過分は10割負担になります。訪問介護・福祉用具レンタル等と組み合わせる場合、ケアマネジャーが限度額内に収まるようケアプランを調整します。介護サービスが区分支給限度額を超えたらもあわせて確認しましょう。
見学・契約前に確認すべき7つのポイント
1. 1日のタイムスケジュールを確認する
デイケアでも事業所により「リハビリ重視型」と「ゆったり過ごす型」があります。個別リハビリの時間が確保されているか、グループでの体操だけになっていないかを確認しましょう。
2. PT/OT/STのうちどの専門職がいるか
整形外科リハビリならPT、生活動作の練習ならOT、嚥下訓練ならSTが必要です。事業所により配置職種が異なるため、ご本人のニーズに合うかを必ず確認します。
3. 入浴の方式(個浴・機械浴・大浴場)
立位が困難な方は機械浴対応の事業所が必要です。デイケアは入浴介助加算(40単位または60単位)の算定有無で内容が異なるため、見学時に確認します。
4. 送迎範囲・送迎ルート
家から事業所までの距離だけでなく、送迎ルートの長さ(他の利用者をピックアップするため車内時間が長くなる)も確認しましょう。1時間以上の車中拘束は本人の負担になります。
5. 食事の内容・対応できる食形態
常食・刻み食・ミキサー食・ゼリー食など、本人の嚥下機能に対応できるかを確認します。糖尿病食・腎臓病食などの治療食に対応する事業所もあります。
6. 医療的ケアへの対応範囲
痰の吸引、経管栄養、インスリン注射、酸素吸入などの医療的ケアが必要な場合、対応できる事業所は限られます。デイケアでも全事業所が対応するわけではなく、看護職員の体制によって変わります。
7. 体験利用ができるか
多くの事業所で体験利用(1日無料または有料)が可能です。実際に本人を連れて行き、雰囲気・職員対応・食事を確認してから契約しましょう。デイサービスの選び方は家族のためのデイサービスの選び方に詳しい見学チェックポイントがあります。
併用・切替えのパターン
デイサービスとデイケアは併用可能です。ただし区分支給限度額の範囲内で、ケアマネジャーがケアプランで調整します。ご家族の状況に応じて、以下のような組み合わせが現実的です。
- 退院直後3か月:デイケア集中型
退院から3か月は短期集中個別リハビリ加算(110単位/日)が算定できるため、週2〜3回デイケアに通い、リハビリ強度を高めます。 - 退院後4〜6か月:デイケア+デイサービス併用
リハビリ要素を残しつつ、社会参加や入浴サポートを補うためにデイサービスを週1回追加。例:火曜・金曜デイケア、水曜デイサービス。 - 退院後7か月以降:デイサービス中心
リハビリの集中期が終わり機能維持期に入ったら、デイサービス週2〜3回に移行。短期集中個別リハビリ加算の算定対象外になるためデイケアの相対的メリットが薄れます。 - 認知症が中等度に進行した場合:認知症対応型通所介護に切替
BPSDが出現してきたら、定員12名以下で手厚い対応ができる認知症デイへの切替を検討します。 - 独居・閉じこもり予防:週2回デイサービス継続
身体機能は維持されているが社会参加機会が減っている場合、デイサービスを長期継続することで生活リズムを保ちます。 - 家族の就労・介護負担軽減目的:デイサービス週3〜5回
家族が日中働く必要があれば、デイサービスを週3〜5回利用し、足りない部分はショートステイで補います。
よくある質問
Q. デイサービスとデイケアは同じ日に両方利用できますか?
A. 同じ日には片方しか利用できません。介護報酬は1日単位で算定されるため、デイサービスとデイケアの両方を同日に算定することは制度上認められていません。週単位で組み合わせる形になります。
Q. リハビリ目的ならデイケアを選べばいいですか?
A. 医師の指示に基づく医療的リハビリが必要な場合はデイケアが適切です。ただし、機能維持や生活機能訓練が目的であれば、機能訓練指導員が配置されているデイサービスでも対応可能です。退院後3か月以内など短期集中リハの効果が期待できる時期はデイケアを優先しましょう。
Q. デイケアは医療保険ですか?介護保険ですか?
A. デイケア(通所リハビリテーション)は介護保険サービスです。医療保険ではありません。要介護認定を受けていれば利用できます。医療保険で行う外来リハビリ(医療リハビリ)とは別制度です。
Q. 要支援1・2でも利用できますか?
A. 要支援者は「介護予防通所リハビリテーション」を月単位の包括報酬で利用できます。要支援1で月2,053単位、要支援2で月3,999単位の包括基本報酬となり、利用回数の制限は柔軟です。一方、要支援者の通所介護は2017年から市町村の総合事業に移行しているため、各自治体の「通所型サービス」を利用します。
Q. デイケアの方が高そうですが、効果はそれだけあるのですか?
A. 退院後3か月以内のような短期集中期は、デイケアでのリハビリ密度が高くなりやすいため費用差以上の効果が期待できます。ただし機能維持期に入った後は、デイサービスでも機能訓練指導員による訓練が受けられるため、費用差ほどの効果差は出にくくなります。期間と目的で選び分けが必要です。
Q. 送迎なしで家族が連れて行くと安くなりますか?
A. 送迎を実施しない場合、片道につき47単位(1割負担で約47円)が減算されます。家族送迎で減算は適用されますが、家族の負担とのバランスを考えるとほとんどの方は送迎ありを選んでいます。
Q. デイケアに通うのに紹介状や指示書が必要ですか?
A. ケアマネジャーがケアプランに位置付け、デイケア事業所の医師が指示・計画を作成します。新規利用時には主治医からの診療情報提供書(紹介状)を求める事業所もありますが、自治体・事業所により扱いは異なります。
参考文献・出典
- [1]
- [2]
- [3]
- [4]
- [5]
- [6]
まとめ
デイサービスとデイケアは、名前は似ていても目的・人員配置・費用・利用シーンがはっきり違うサービスです。退院直後や脳卒中・骨折後など医療的リハビリが必要な時期はデイケアを、社会参加・入浴・食事支援が主目的の機能維持期はデイサービスを選ぶのが基本です。
選択に迷ったときは、ご本人の状態を一番よく知っているケアマネジャーに相談しましょう。ケアプランは何度でも見直しでき、状態の変化に応じてデイケア→デイサービスへの移行、両者の併用などが柔軟に行えます。家族だけで判断せず、専門職と一緒に最適な組み合わせを設計することが、ご本人の生活の質と家族の介護負担軽減の両立につながります。
関連記事として、在宅介護のはじめ方では介護保険サービス全体の流れを、在宅介護にかかる費用では月額シミュレーションを解説しています。
監修者
介護のハタラクナカマ 医療・介護監修チーム
医療・介護専門職チーム(看護師/介護福祉士/ケアマネジャー)
訪問看護・介護保険・医療保険に関する制度内容を、厚生労働省・日本訪問看護財団・全国訪問看護事業協会等の一次ソースをもとに、医療・介護専門職チームが内容の正確性を確認しています。
執筆者
介護のハタラクナカマ編集部
編集部
介護保険、施設選び、在宅介護など、介護を受ける方・ご家族が判断に迷いやすいテーマを、公的情報と実務上の確認ポイントに沿って解説しています。
続けて読む

2026/5/13
見守りサービスの比較|センサー型・通報型・GPS型・宅配連携型の選び方と料金相場
高齢者向け見守りサービスをセンサー型・通報型・GPS型・宅配連携型の4類型で比較。各タイプの仕組み・月額料金・適した利用者像と、自治体助成・介護保険外サービス活用のポイントを公的資料を元に整理。
2026/5/13
介護保険外サービスの選び方(拡張版)|自費・自治体助成・混合介護の使い分けと費用相場
介護保険外サービスを自費・自治体助成・混合介護・民間保険付帯の4類型で分類し、訪問・配食・移送の費用相場と要支援/要介護2/要介護5別の家計シミュレーションを厚労省通知に基づき解説。
2026/5/13
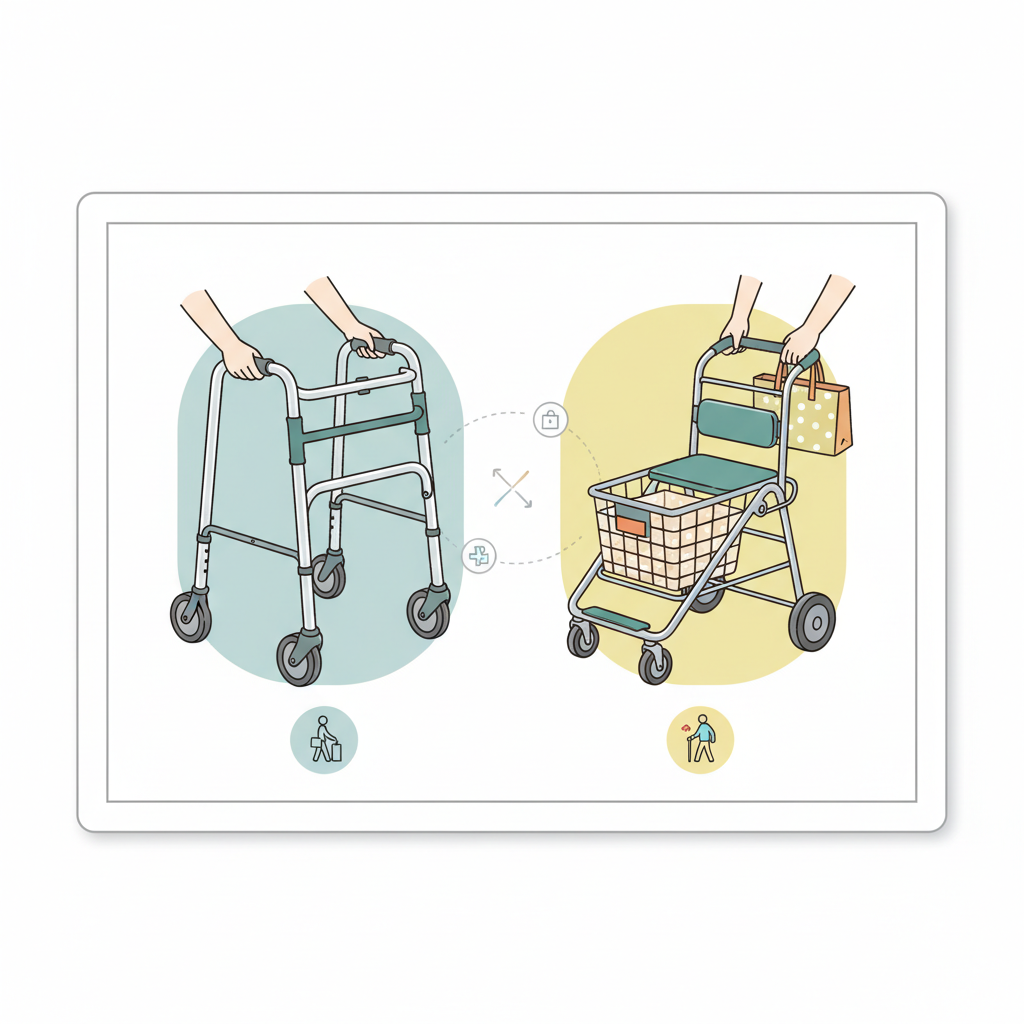
歩行器とシルバーカーの違い|医療機器と雑貨の境界・介護保険対象の見分け方と要介護度別の使い分け
歩行器とシルバーカーの違いを、医療機器(一般医療機器クラス1)か雑貨かという法的区分、介護保険の福祉用具貸与対象/対象外の見分け方、要介護度別の選び方まで公的資料で整理。固定型・交互型・四輪型・電動アシスト型と、軽量・買い物カート型・椅子付きシルバーカーを使い分け、費用相場と相談先までわかります。
このテーマを深掘り
関連トピック

見守りサービスの比較|センサー型・通報型・GPS型・宅配連携型の選び方と料金相場
介護保険外サービスの選び方(拡張版)|自費・自治体助成・混合介護の使い分けと費用相場
歩行器とシルバーカーの違い|医療機器と雑貨の境界・介護保険対象の見分け方と要介護度別の使い分け

認知症の暴言・暴力にどう対応するか|BPSDの引き金を減らすケアと家族のメンタル防衛

訪問診療を家族が依頼する方法|在宅医療の始め方・主治医との連携・看取り対応まで
ショートステイの利用方法|申込から退所までの流れ・連続30日ルール・緊急時の使い方

小規模多機能型居宅介護(小多機)の利用方法|通い・訪問・宿泊を1事業所で組合せる仕組み・費用

介護疲れ・共倒れを防ぐ|レスパイトケアの活用法と家族のセルフケア
介護離職を避ける働き方|介護休業93日・短時間勤務・両立支援助成金の活用ガイド

在宅介護にかかる費用|要介護度別の月額シミュレーションと公的支援活用法

在宅介護のはじめ方|要介護認定の申請から介護サービス利用開始までの全手順
介護の現場・介護職の視点
同じテーマを介護の現場で働く方の視点から書いた記事。専門家の見方も知っておきたい時に。