在宅介護とは|訪問・通所・短期入所の在宅サービス全種類と介護職のキャリア
在宅介護サービスの全14種類(訪問介護・通所介護・短期入所・福祉用具・住宅改修・地域密着型)を介護職目線で網羅。介護報酬の単位数、人員配置基準、離職率、サ責・ケアマネへのキャリアパスまで解説します。
あなたに合った介護の働き方は?
簡単な質問に答えるだけで、ピッタリの施設タイプがわかります
この記事のポイント
在宅介護とは、要介護者が自宅で生活を続けながら受ける介護保険サービス全般を指します。訪問介護・通所介護・短期入所・福祉用具貸与・住宅改修・地域密着型サービスなど14種類以上があり、2024年度の年間受給者は573万人に達します。介護職にとっては、施設介護よりも離職率が低く(小規模多機能型11.0%、訪問介護員11.4%)、サービス提供責任者やケアマネジャーへのキャリアパスが明確な働き方です。
目次
団塊の世代が後期高齢者となる2025年以降、国は「地域包括ケアシステム」のもと、できる限り住み慣れた自宅で介護を受け続ける「在宅介護」を制度の中心に据えています。実際、厚生労働省「令和6年度介護給付費等実態統計」によると、2024年度の介護サービス受給者573万人のうち、訪問介護161万人、通所介護168万人、福祉用具貸与295万人と、在宅サービスの利用は施設サービスを大きく上回っています。
本記事は、在宅介護の現場で働く介護職、または在宅サービスへの転職を検討している方に向けて、在宅介護サービスの全体像、各サービスの内容と介護報酬・人員配置基準、施設介護との働き方の違い、そしてサービス提供責任者・ケアマネジャー・管理者へのキャリアパスを、公的データを根拠に解説します。
在宅介護とは|「居宅サービス」「地域密着型サービス」の総称
在宅介護とは、要介護認定を受けた人が自宅(または自宅に近い住まい)で生活を続けながら、介護保険制度に基づいて受ける介護サービスの総称です。施設に入所して介護を受ける「施設サービス」と対をなす概念で、介護保険法上は次の2つの体系に整理されています。
1. 居宅サービス(都道府県指定)
事業者の指定権限が都道府県(指定都市・中核市)にある全国共通のサービス群です。訪問介護、通所介護、短期入所生活介護、福祉用具貸与など、利用者がどの市町村に住んでいても受けられます。
2. 地域密着型サービス(市町村指定)
2006年の介護保険制度改正で創設された、市町村が指定・指導監督を行うサービス群です。原則として事業所がある市町村に住民票がある住民しか利用できません。定期巡回・随時対応型訪問介護看護、認知症対応型通所介護、小規模多機能型居宅介護などが該当します。
「在宅介護」と「居宅介護」の違い
厚生労働省の公式用語では「居宅サービス」が法律上の用語ですが、現場や利用者目線では「在宅介護」と呼ばれることが一般的です。本記事では介護職として現場で使われる「在宅介護」の表現を採用しています。なお、有料老人ホームやサービス付き高齢者向け住宅で受ける「特定施設入居者生活介護」も法的には居宅サービスに分類されますが、本記事では純粋な「自宅で受けるサービス」に絞って解説します。
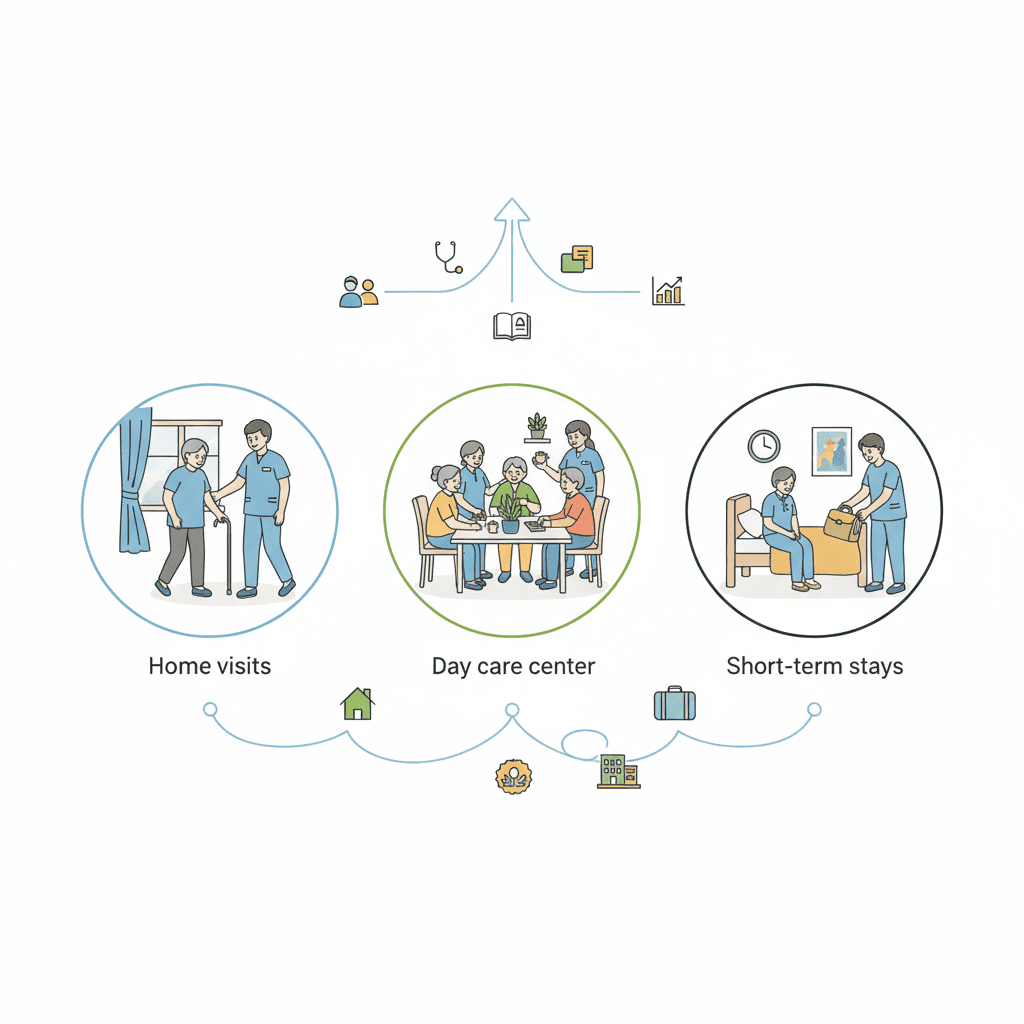
在宅介護サービスの全種類|訪問・通所・短期入所・福祉用具・地域密着型を一覧化
介護保険で利用できる在宅サービスは、提供形態別に大きく6つのカテゴリに分かれます。介護職として「自分はどのカテゴリで働いているのか」「他のカテゴリと何が違うのか」を理解しておくと、ケアマネジャーや他職種との連携がスムーズになります。
① 訪問系サービス(5種)
- 訪問介護:ホームヘルパーが自宅を訪問し、身体介護(食事・入浴・排泄介助)と生活援助(調理・洗濯・掃除)を提供。介護保険在宅サービスの中核。
- 訪問入浴介護:看護師1名+介護職員2名のチームで専用浴槽を持ち込み入浴介助を行う。寝たきりの利用者向け。
- 訪問看護:看護師・保健師・准看護師が医師の指示書のもと医療的ケア(点滴管理・褥瘡処置・服薬管理)を実施。
- 訪問リハビリテーション:理学療法士(PT)・作業療法士(OT)・言語聴覚士(ST)が訪問してリハビリを行う。医師の指示書必須。
- 居宅療養管理指導:医師・歯科医師・薬剤師・管理栄養士・歯科衛生士が療養上の管理指導を行う。
② 通所系サービス(3種)
- 通所介護(デイサービス):定員19名以上の施設に通所し、入浴・食事・機能訓練・レクリエーションを受ける。介護職の在宅サービスとして利用者数が最も多い(2024年度168万人)。
- 通所リハビリテーション(デイケア):医師の指示のもとPT・OT・STがリハビリを実施。介護老人保健施設(老健)や病院に併設されることが多い。
- 地域密着型通所介護:定員18名以下の小規模デイサービス。市町村指定で、地域住民との交流を重視。
③ 短期入所系サービス(2種)
- 短期入所生活介護(ショートステイ):特養などに1〜30日間宿泊して介護を受ける。家族のレスパイトケアとしても活用される。
- 短期入所療養介護:老健・介護医療院などに短期入所。医療的ケアやリハビリを集中的に受ける。
④ 福祉用具・住宅改修(3種)
- 福祉用具貸与:車いす・特殊寝台・歩行器など13種目をレンタル。介護職にとっては福祉用具専門相談員という関連職種がある。
- 特定福祉用具販売:腰掛便座・入浴補助具など年間10万円までの購入給付。
- 住宅改修:手すり取付・段差解消など20万円までの改修費を9〜7割給付。
⑤ 地域密着型サービス(在宅系・5種)
- 定期巡回・随時対応型訪問介護看護:1日複数回の定期訪問+24時間随時対応のハイブリッド型。重度者向け。
- 夜間対応型訪問介護:18時〜翌8時の夜間帯に巡回・通報対応。
- 認知症対応型通所介護:認知症の方に特化した小規模デイ。1日定員12名以下。
- 小規模多機能型居宅介護(小多機):1事業所で「通い・訪問・泊まり」の3機能を月額定額で提供。1事業所の登録定員29名以下。
- 看護小規模多機能型居宅介護(看多機):小多機+訪問看護の機能複合型。医療ニーズの高い在宅利用者を支える。
⑥ ケアマネジメント(1種)
- 居宅介護支援:介護支援専門員(ケアマネジャー)がケアプランを作成し、各サービス事業者を調整する。在宅介護の司令塔。
このように在宅介護サービスは19種類にも及びます。介護職として転職を検討する際は、自分が担当したい利用者層(軽度〜重度、認知症の有無、医療ニーズの高低)に応じてサービス種別を選ぶことが、長く働き続けるうえで重要になります。
介護職目線で見る|在宅サービスの介護報酬・人員配置基準・1人あたり訪問件数
「在宅介護で働く」と一口に言っても、サービス種別によって介護報酬の単価、人員配置基準、1人あたりの業務負荷は大きく異なります。2024年度(令和6年度)介護報酬改定の基準値で主要サービスを比較します。
訪問介護|身体介護20分未満163単位、サ責は40人または訪問介護員10人ごとに1名
訪問介護の基本報酬(2024年改定後)は、身体介護20分未満163単位、20分以上30分未満244単位、30分以上1時間未満387単位、生活援助20分以上45分未満179単位です(1単位=10円~11.40円、地域区分による)。サービス提供責任者(サ責)の配置基準は次の3つから事業所が選択します。
- 利用者の数が40人またはその端数を増すごとに1人以上
- 事業所のサービス提供時間が450時間またはその端数を増すごとに1人以上
- 訪問介護員等の数が10人またはその端数を増すごとに1人以上
訪問介護員(ホームヘルパー)の業務は1人で訪問先に向かう「単独訪問」が基本で、1日の訪問件数は登録ヘルパーで4〜6件、常勤ヘルパーで5〜8件が目安です。
訪問入浴介護|看護職員1名+介護職員2名の3名チームで1日4〜6件
訪問入浴は「看護師または准看護師1名+介護職員2名」の3名1組が原則で、専用浴槽を積んだ車両で1日4〜6件を回ります。介護職としては入浴介助の技術を集中的に身につけられる職場で、未経験者の入り口としても人気があります。
通所介護(デイサービス)|定員19名以上、看護職員・介護職員・機能訓練指導員必須
通所介護の人員配置は、利用者15人までは介護職員1人以上、15人を超える場合は超える人数に対応した数の介護職員を配置(常勤換算)。看護職員1名以上と機能訓練指導員1名以上、生活相談員も必須です。基本報酬は要介護3で7時間以上8時間未満の場合911単位/日(通常規模)。介護職としては送迎・入浴・食事・レク・記録と業務範囲が広く、ジェネラリスト型のスキルが身につきます。
定期巡回・随時対応型訪問介護看護|1日3〜6回の定期訪問+24時間オンコール
2012年に創設された比較的新しいサービスで、要介護3以上の重度者に1日複数回(典型的には1日3〜6回、1回15〜20分)の短時間訪問と、利用者からの呼び出しに24時間応える随時対応を組み合わせます。介護職員は2交代または3交代制シフトで、夜勤が発生する点が他の訪問系と異なります。
小規模多機能型居宅介護(小多機)|1事業所の登録定員29名、職員8〜10名前後
小多機は「通い・訪問・泊まり」を月額定額で提供する地域密着型サービスで、要介護3で22,283単位/月の包括報酬です(2024年度)。職員は同じ利用者を通い・訪問・泊まりすべてで担当するため、利用者との関係が深まりやすい一方、夜間勤務が発生します。介護労働安定センターの令和6年度調査では、小規模多機能型居宅介護の離職率は11.0%と全サービス中で最も低く、定着率の高さが特徴です。
看護小規模多機能型居宅介護(看多機)|医療ニーズ重度者の最後の砦
看多機は小多機に訪問看護を加えたサービスで、看護職員2.5人以上の配置が義務づけられています。要介護5で32,839単位/月と最も高い包括報酬を取れる代わりに、ターミナル(看取り)対応や医療処置のニーズが高く、介護職にも一定の医療知識が求められます。
このように、同じ「在宅介護」でも訪問介護のような出来高(単位数積み上げ)型と、小多機・看多機のような月額包括型では報酬構造が根本的に異なり、職員の働き方や利用者層も大きく変わります。
この記事に登場する介護用語
ほか63語は用語集で確認できます。▶ 介護用語集トップへ
在宅介護で働く介護職の働き方|施設介護との5つの違い
同じ介護職でも、施設で働く場合と在宅サービスで働く場合では、業務内容・身体負荷・人間関係・キャリア形成のすべてが異なります。介護労働安定センター「令和6年度介護労働実態調査」のデータも踏まえ、5つの観点で整理します。
① 1対1のケアが中心|利用者と深い関係を築ける
訪問介護やデイサービスの個別機能訓練、小多機の宿泊では、施設介護のような複数利用者の同時ケアではなく、1人の利用者にじっくり向き合うケアが中心になります。一人ひとりの生活歴や好み、家族関係まで把握できるため、ケアの「専門性」を発揮しやすい環境です。
② 夜勤の有無が選べる|訪問介護・通所介護は夜勤なしが基本
施設介護では夜勤が必須ですが、訪問介護(日中帯のみ)・通所介護・通所リハ・短期入所(一部)は夜勤がない働き方が選べます。一方で定期巡回・夜間対応型・小多機・看多機は夜間勤務があります。家庭との両立を重視する介護職には、夜勤なしの在宅サービスが選ばれる傾向にあります。
③ 離職率は施設より低い|小多機11.0%、訪問介護員11.4%が全サービス最低水準
介護労働安定センター「令和6年度介護労働実態調査」によると、サービス種別の離職率は次のとおりです。
- 小規模多機能型居宅介護:11.0%(全サービス中最低)
- 訪問介護員:11.4%
- 介護老人保健施設:11.7%
- デイサービス(通所介護):12.4%
- 介護職員(特養等の施設職員):12.8%
- グループホーム:13.9%
- 特定施設入居者生活介護(有料老人ホーム等):15.1%(全サービス中最高)
当サイトが上記データを分析したところ、在宅系サービス(訪問・小多機)の離職率は11%台、施設系(特養・有料老人ホーム)は13〜15%台と、平均で2〜3ポイント在宅サービスの方が定着率が高いことがわかります。理由は次の④と⑤に集約されます。
④ 人間関係のストレスが分散しやすい|訪問は「1人で完結」する場面が多い
同調査では、介護職の離職理由1位は「職場の人間関係」(34.3%)です。施設介護はチームケアのため、特定の同僚との相性が長時間勤務に影響します。一方、訪問介護は基本的に1人で訪問し、事業所には記録や打ち合わせのときに戻るだけなので、対人ストレスが構造的に分散します。
⑤ 短時間労働者が活躍しやすい|訪問介護は非常勤が65.4%
厚生労働省の調査(介護サービス施設・事業所調査)によると、訪問介護員の就業形態は短時間労働者が65.4%を占めます。育児・介護と両立したい人、ダブルワークしたい人には登録ヘルパーという働き方が選べる柔軟性があります。一方で正社員として働く場合は、サ責や管理者へのキャリアパスが施設より早期に開ける傾向があります。
在宅介護を支える多職種|介護職と連携する6つの専門職
在宅介護は介護職だけで完結するサービスではありません。利用者1人に対して平均5〜7職種が関わり、月1回の「サービス担当者会議」で情報共有を行います。介護職として在宅サービスで働くなら、必ず連携することになる多職種を理解しておきましょう。
① 介護支援専門員(ケアマネジャー)|ケアプラン作成と連絡調整の司令塔
居宅介護支援事業所に所属し、要介護認定を受けた利用者のケアプラン(居宅サービス計画書)を作成。1人のケアマネが原則35件まで担当できます。介護職員にとって、訪問先での利用者の変化はまずケアマネに連絡するのが基本ルートです。介護福祉士+実務経験5年でケアマネジャー試験を受けられるため、在宅介護職のキャリアアップ先として最も一般的な選択肢です。
② 看護師(訪問看護師)|医療と介護の橋渡し
訪問看護ステーションや事業所内併設の訪問看護部門で勤務。バイタル測定、点滴・カテーテル管理、褥瘡処置、服薬管理、看取りまで担います。介護職員が「いつもと違う」と気づいた変化を伝えると、看護師が緊急性を判断する流れが基本です。
③ 理学療法士(PT)・作業療法士(OT)・言語聴覚士(ST)|リハビリ専門職
訪問リハビリ、通所リハ、小多機の機能訓練指導員などとして在籍。PTは歩行・移乗動作、OTは生活動作(食事・着替え・調理)、STは嚥下・言語機能を担当。介護職員はリハ職と連携して、日常生活の中でリハビリ要素を取り入れたケアを実践します。
④ 福祉用具専門相談員|介護ベッド・車いすの選定支援
福祉用具貸与・販売事業所に在籍する専門職で、利用者の身体状況に合わせた用具選定とアセスメント、モニタリングを担当します。介護職員が訪問時に「ベッドが合っていない」「歩行器が古い」と気づいた場合、ケアマネ経由で福祉用具相談員に相談します。
⑤ 医師(在宅医・訪問診療医)|医療指示書を発行
訪問看護や訪問リハには医師の指示書が必須で、月1〜2回の訪問診療を行う在宅医と密に連携します。終末期では看取りの方針決定にも関わります。
⑥ 管理栄養士(居宅療養管理指導)|栄養ケア計画の立案
低栄養リスクの高い在宅高齢者を対象に、月1〜2回訪問して栄養指導を実施。介護職員から見える「食事量が減った」「飲み込みづらそう」という観察情報は管理栄養士の判断材料になります。
このように、在宅介護職は「自分1人で利用者を支える」のではなく、「複数の専門職が支えるチームの中で介護を担当する」役割です。多職種との連携力は、施設介護にはない在宅サービス特有のスキルとして、転職市場でも高く評価されます。
在宅介護職のキャリアパス|サ責・ケアマネ・管理者・独立まで
在宅介護で長く働くなら、20〜30代のうちに「次のキャリアステップ」を意識しておくと、給料アップとやりがいの両立がしやすくなります。在宅サービスに特有のキャリアパスを4ルート紹介します。
ルート①:サービス提供責任者(サ責)|訪問介護員→3年で目指せる中核ポジション
訪問介護員として実務経験を積み、介護福祉士または介護福祉士実務者研修を修了すれば、サービス提供責任者になれます。サ責の業務は次のとおりです。
- 訪問介護計画の作成
- 新規利用者のアセスメント訪問・契約手続き
- ケアマネジャーや他事業者との連絡調整
- 訪問介護員への業務指示・研修・同行指導
- 利用者の状態変化への対応
給与水準は訪問介護員より月額3〜5万円程度高く、常勤専従が原則です。サ責は訪問介護事業所の中核を担うポジションで、管理者へのステップアップとしても機能します。
ルート②:介護支援専門員(ケアマネジャー)|介護福祉士+5年で受験資格
介護福祉士として実務経験5年(従事日数900日以上)を満たすと、介護支援専門員実務研修受講試験の受験資格を得られます。在宅サービスの現場で「ケアプランの裏側」を理解した介護職は、ケアマネに転身する際の即戦力として高く評価されます。居宅介護支援事業所のケアマネに加えて、地域包括支援センターの主任ケアマネを目指す道もあります。
ルート③:管理者・サテライト所長|小多機・看多機ルート
小規模多機能型居宅介護や看護小規模多機能型居宅介護では、介護福祉士+認知症対応型サービス事業管理者研修を修了すれば管理者になれます。施設の管理者ポジションよりも責任範囲がコンパクトで、30代で管理者デビューする介護職も少なくありません。
ルート④:独立・開業|訪問介護・福祉用具事業所の起業
サ責経験+管理者経験を積んだ介護福祉士の中には、訪問介護事業所を独立開業する人もいます。訪問介護事業所の指定基準は、サ責1名+常勤換算2.5人以上のヘルパー確保で、初期投資は数百万円程度と他業種に比べて開業ハードルが低めです。
給料アップにつながる主な加算と資格
2024年度介護報酬改定で一本化された「介護職員等処遇改善加算」(最大14.0%)の取得事業所は、職員1人あたり月額2〜4万円のベースアップが期待できます。在宅介護職としては、認定介護福祉士・喀痰吸引等研修修了者・認知症ケア専門士などの上位資格を取得することで、加算対象として給与に反映されやすくなります。
在宅から施設へ|介護職として知っておきたい移行のタイミング
在宅介護は永続的に続くものではありません。利用者の状態変化や家族の介護負担によって、最終的には施設介護へ移行するケースが大半です。介護職として在宅サービスで働くなら、「いつ・なぜ施設移行が必要になるのか」を理解し、利用者・家族の意思決定をサポートできることが重要なスキルになります。
移行タイミング①:要介護度が3〜5に進行したとき
厚生労働省の調査では、特別養護老人ホームの入居者は要介護3以上が原則です。在宅介護で要介護3以上になると、介護保険の支給限度額(要介護3で月27万480円相当)の範囲内ではサービス量が足りず、自費負担が増えていきます。介護職員としては「ケアプランの限度額に対して、サービス利用率が90%を超え始めたら施設移行検討期」と覚えておくと、ケアマネとの連携がスムーズです。
移行タイミング②:認知症で徘徊・暴言・夜間不眠が頻発したとき
認知症の周辺症状(BPSD)が悪化すると、家族介護者の負担が限界に達します。在宅介護職としては、認知症対応型通所介護やショートステイの利用回数を増やしてレスパイトを確保しつつ、グループホームや認知症対応型共同生活介護への移行を提案するのが定石です。
移行タイミング③:医療ニーズが在宅サービスで賄いきれなくなったとき
胃ろう・気管切開・人工呼吸器・中心静脈栄養など医療依存度が高まると、看多機や定期巡回でも支えきれず、介護医療院や療養型病床への移行が検討されます。介護職としては看護師との連携密度を高め、医療職の判断を待つ姿勢が求められます。
移行タイミング④:家族介護者の体調・経済状況が悪化したとき
「家族介護者が要介護状態になる」「主介護者が病気で入院する」「経済的に在宅維持が困難」など、利用者本人の状態以外の理由で施設移行となるケースも少なくありません。介護職員からの「ご家族、最近お疲れのようですね」という観察情報がケアマネジャーへの貴重な気づきになります。
在宅と施設の併用という選択肢
「全面的な施設入居」ではなく、ショートステイの長期利用、サービス付き高齢者向け住宅+訪問介護の組み合わせ、特養待機中の老健利用など、グラデーション的な選択肢も増えています。在宅介護職として施設の種類を熟知しておくと、利用者・家族からの相談に的確に応えられます。
在宅介護で働くことに関するよくある質問
Q. 訪問介護員(ホームヘルパー)になるには資格が必要ですか?
A. はい。介護職員初任者研修以上の資格修了が必須です。実務者研修・介護福祉士の上位資格を持っていればサ責への昇進対象となり、給料が月額3〜5万円程度上がります。
Q. 訪問介護は1人で利用者宅に行くと聞きましたが、不安はありませんか?
A. 新人期間は先輩との同行訪問が3〜10件ほど設定されるのが一般的で、いきなり単独訪問することはありません。サ責が訪問計画書と手順書を作成し、緊急時の連絡体制も整えるため、構造的に1人にはならない仕組みです。
Q. 通所介護とデイケアの違いは?介護職員の業務はどう違いますか?
A. 通所介護は生活機能維持と社交が目的で介護職員が主体となるサービス、通所リハビリテーション(デイケア)は機能訓練が中心で医師の指示のもとPT・OT・STが主体です。介護職員はデイサービスでは食事・入浴・レクの中心となり、デイケアでは送迎・排泄介助・リハ補助が中心になります。
Q. 在宅介護と施設介護、どちらが給料が高いですか?
A. 介護労働安定センターの調査では、訪問介護員(常勤)は施設介護職員より平均月収で1〜2万円ほど低い傾向にあります。ただしサ責になると施設職員平均を上回り、ケアマネジャーになるとさらに上がります。給料水準を上げたい場合は資格取得とキャリアパスを意識することが重要です。
Q. 在宅介護の経験は施設介護でも評価されますか?
A. 評価されます。在宅サービスで身につく多職種連携力、1人で判断する力、利用者・家族との関係構築力は施設介護では得られないスキルとして評価されます。逆も然りで、施設介護で身につけた急変時対応・チームケアの経験は在宅サービスでも評価されます。
Q. 訪問介護で「やってはいけないこと(NG行為)」はありますか?
A. はい。生活援助では「利用者本人以外(同居家族)の調理・洗濯・掃除」「庭の草むしり」「ペットの世話」「来客対応」などはサービス対象外です。身体介護では「医療行為」(インスリン注射・摘便・導尿など)は原則行えません。サ責が作成する訪問介護計画書とサービス手順書を必ず守ることが重要です。
参考文献・出典
- [1]
- [2]令和6年度 介護労働実態調査結果- 公益財団法人 介護労働安定センター
サービス種別離職率(小規模多機能11.0%、訪問介護員11.4%、特定施設15.1%)、就業形態(訪問介護員の短時間労働者比率65.4%)の出典
- [3]
- [4]
- [5]
- [6]
まとめ|在宅介護は介護職にとって「定着率の高い」働き方の選択肢
在宅介護は、訪問介護・通所介護・短期入所・福祉用具・地域密着型の6カテゴリ・19種類にわたるサービスの総称で、2024年度時点で年間573万人が利用する介護保険制度の中核です。介護職目線でまとめると、在宅サービスには次の特徴があります。
- 離職率が施設介護より低い:小規模多機能型11.0%、訪問介護員11.4%は全サービス中最低水準
- 夜勤の有無が選べる:訪問介護・通所介護・短期入所は日中勤務が中心
- 1対1のケアで専門性が深まる:複数利用者の同時ケアではなく1人の利用者にじっくり向き合える
- サ責・ケアマネ・管理者へのキャリアパスが明確:3〜5年で次のキャリアステップが見える
- 多職種連携力が身につく:ケアマネ・看護師・PT/OT/ST・福祉用具相談員と日常的に協働
2026年度には介護職員の必要数が約240万人、2040年度には約272万人と推計されており、特に在宅サービスの担い手不足は深刻です(厚生労働省)。逆に言えば、在宅介護で経験を積んだ介護職は、今後10〜20年にわたって市場価値が高まり続ける希少人材といえます。
「夜勤を減らしたい」「利用者と腰を据えて関わりたい」「将来はケアマネを目指したい」といったキャリア軸を持っている方にとって、在宅介護への転職は有力な選択肢です。具体的なサービス種別の仕事内容や給料相場については、訪問介護・通所介護・小規模多機能型居宅介護など各サービスの詳細記事もあわせて参考にしてください。
執筆者
介護のハタラクナカマ編集部
編集部
介護業界の転職・キャリア情報を発信。厚生労働省の公的データと現場の声をもとに、介護職で働く方・転職を検討する方に役立つ情報をお届けしています。
最新の介護業界ニュース

2026/5/8
介護・福祉職員の退職金共済、抜本見直しへ|厚労省「財政運営の安定化」を論点に検討開始
厚労省が2026年4月23日、88万人が加入する社会福祉施設職員等退職手当共済制度の抜本見直し検討会を始動。準備金残高は3年で505億→294億円に急減。財政運営・対象法人・給付水準を論点に秋に方向性。

2026/5/8
財務省、ケアマネ報酬に「自立支援アウトカム連動」を提言|要介護度改善で報酬増の仕組みへ・27年度改定論点
2026年4月28日の財政制度等審議会で財務省が提言した「居宅介護支援の報酬体系に自立・要介護度改善のインセンティブを組み込む」論点を一次資料から解説。LIFEとの接続、ケアマネ業務への影響、成功報酬型の利点とリスクを読み解く。

2026/5/8
財務省、訪問介護・通所介護の賃上げ要件に介護テクノロジー導入を|ケアプー導入率28.2%が後押し
財政制度等審議会・財政制度分科会(2026年4月28日)で財務省が、訪問介護・通所介護のさらなる賃上げ要件に介護テクノロジー導入の追加を要請。ケアプー導入率が3月時点で28.2%に急伸した実績を背景に、2027年度介護報酬改定の新たな論点として浮上した。

2026/5/7
家事支援、国家資格を新設へ|高市首相「介護離職をどうしても防止したい」2027年めど初試験
高市早苗首相は2026年4月22日の日本成長戦略会議で家事支援サービスの新たな国家資格創設を関係閣僚に指示。職業能力開発促進法の技能検定として2027年秋の第1回試験実施を目指す。介護離職防止と保険外サービス育成が狙い。

2026/5/7
介護福祉士養成校卒業生の経過措置、2031年度まで延長|国試不合格でも卒業後5年目まで就労可
社会保障審議会福祉部会で説明された一括改正案により、介護福祉士養成校卒業生が国家試験に不合格でも有資格者として働ける経過措置が2031年度卒業者まで延長される。一方で6年目以降の措置は2026年度卒業者で終了。制度改正の中身と進学者・新人介護職への影響を整理する。
2026/5/7
日本医師会、介護報酬改定「2年に1度」を提言|江澤常任理事「3年後は見通せない」
2026年4月27日の社会保障審議会・介護給付費分科会で、日本医師会の江澤和彦常任理事が介護報酬改定を3年から2年サイクルに短縮するよう提言。物価高騰・賃上げは別枠で毎年改定を主張し、全老健・東憲太郎会長も同調した。背景と現場・転職者への影響を整理する。
続けて読む

2026/5/10
在宅介護のはじめ方|要介護認定の申請から介護サービス利用開始までの全手順
在宅介護を始めるご家族・ご本人向けの完全ガイド。地域包括支援センターへの相談、要介護認定の申請、ケアマネ選び、ケアプラン作成、訪問介護・デイサービス・ショートステイ等の使い分け、自己負担と費用目安、介護休業・限界点の見極めまで、専門家への相談動線を交えて丁寧に解説します。

2026/5/10
介護疲れ・共倒れを防ぐ|レスパイトケアの活用法と家族のセルフケア
主介護者の3割が介護うつを経験し、うつ状態だと死亡・要介護リスクが6.9倍に。共倒れの初期サイン、ショートステイ・小規模多機能・看多機などレスパイトケア5種類の使い分け、週次スケジュール例、ZBI負担尺度によるセルフチェック、家族のセルフケア習慣まで、医療・介護専門職への相談導線とともに網羅解説します。

2026/5/10
認知症の親を在宅介護|BPSDへの対応・徘徊対策・限界を見極める判断軸
認知症の親の在宅介護で家族が直面するBPSD(暴言・徘徊・妄想)への対応、住環境調整、認知症対応サービスを厚労省データと共に解説。在宅介護の限界サインと入所判断の指針も紹介。

2026/5/10
親の介護が始まる前の家族会議|きょうだいの役割分担と決めるべき9項目
親の介護が始まる前に家族会議で決めておくべき9項目を解説。きょうだい間でよくある衝突パターンと予防策、ケアマネ・地域包括支援センターを巻き込むタイミング、人生会議(ACP)の考え方も整理しました。

2026/5/10
有料老人ホームの入居一時金|返還ルール・90日ルール・初期償却の仕組み
有料老人ホームの入居一時金の相場・初期償却・経年返還・90日ルール(短期解約特例)・500万円保全措置を徹底解説。返還計算式や倒産リスク、重要事項説明書のチェックリストまでご家族目線で整理します。
このテーマを深掘り
ご家族・ご利用者の視点
同じテーマをご家族・ご利用者の方の視点から書いた記事。視野を広げるためのヒントとして。