
在宅介護のはじめ方|要介護認定の申請から介護サービス利用開始までの全手順
在宅介護を始めるご家族・ご本人向けの完全ガイド。地域包括支援センターへの相談、要介護認定の申請、ケアマネ選び、ケアプラン作成、訪問介護・デイサービス・ショートステイ等の使い分け、自己負担と費用目安、介護休業・限界点の見極めまで、専門家への相談動線を交えて丁寧に解説します。
お近くの介護施設を探す
地域ごとの施設数や施設タイプを確認しながら、候補を絞り込めます。
この記事のポイント
在宅介護を始めるには、まず市区町村の「地域包括支援センター」に相談するのが最初の一歩です。次に市区町村の介護保険窓口で要介護認定を申請し(結果通知まで原則30日)、認定が下りたらケアマネジャーと一緒にケアプランを作成し、訪問介護・デイサービス・ショートステイなどを組み合わせて利用を始めます。費用は所得に応じて原則1割(2割・3割の場合あり)の自己負担です。一人で抱え込まず、必ず専門職と相談しながら進めましょう。
目次
「親が自宅で転倒した」「物忘れが目立ってきた」「退院後の生活が心配」──そんなとき、ご家族は突然「在宅介護をどう始めるか」と向き合うことになります。介護はある日突然始まることも、ゆっくりと必要になっていくこともあり、初めての方が「何から手をつけていいかわからない」と戸惑うのは自然なことです。
本記事は、ご家族・ご本人が在宅介護を始める最初のステップから、要介護認定の申請、ケアマネジャー選び、利用できる介護サービスの種類、費用の自己負担、そして介護を続けていくうえでの限界点の見極めまでを、公的情報をもとに丁寧にまとめたガイドです。
なお、個別の医療判断・法的判断・介護方針の決定は、必ず主治医・ケアマネジャー・地域包括支援センター・市区町村窓口などの専門職にご相談ください。本記事は制度や手続きの全体像をつかむための入門ガイドです。
ステップ0|「そろそろかも」と感じたらすぐ地域包括支援センターへ
在宅介護を始めるかどうか迷っている段階で、最初に頼ってほしい窓口が地域包括支援センターです。市区町村が設置する高齢者の総合相談窓口で、保健師・社会福祉士・主任ケアマネジャーが配置されており、相談はすべて無料・予約不要(一部要予約)。本人だけでなく、離れて暮らすご家族からの相談も受け付けています。
こんなサインが出たら相談どきです
- 食事・入浴・トイレなど日常動作に手助けが必要になってきた
- 同じことを何度も聞く、薬の飲み忘れが増えた、火の消し忘れが心配
- 家の中で転倒した、外出が減って閉じこもりがちになった
- 退院後、自宅で生活していけるか不安がある
- 介護をしているご家族(配偶者・子)が疲れている、仕事との両立が苦しい
地域包括支援センターでできること
- 要介護認定の申請手続きの案内・代行
- 介護保険サービス・介護予防サービスの紹介
- 成年後見制度や権利擁護の相談
- 介護をする家族の悩み・介護うつの相談
- 地域のインフォーマルサービス(配食・見守り・サロン等)の情報提供
厚生労働省の調査によれば、介護が必要になる主なきっかけは認知症(16.6%)・脳血管疾患(16.1%)・骨折転倒(13.9%)・高齢による衰弱(13.2%)の順で、突然始まる場合とゆるやかに進む場合の両方があります(出典:2022年国民生活基礎調査の概況)。「まだ要介護というほどではないかも」という段階でも、早めに地域包括支援センターに相談しておくことで、必要になったときの動きがスムーズになります。
📌 相談先がわからないとき──お住まいの市区町村役場の代表番号に電話し「高齢者の介護について相談したい」と伝えれば、担当の地域包括支援センターを案内してもらえます。
ステップ1|要介護認定を申請する(申請から認定通知まで)
介護保険サービスを利用するには、まず要介護認定を受ける必要があります。原則65歳以上、または40〜64歳で16種類の特定疾病(脳血管疾患、初老期認知症、関節リウマチ、末期がん等)に該当する方が対象です。申請から認定通知までは原則30日。以下が公式の流れです。
1. 市区町村の介護保険課で申請する
お住まいの市区町村役場の介護保険担当課または地域包括支援センターに「要介護認定の申請をしたい」と伝えます。窓口に行けない場合は、地域包括支援センターやケアマネジャーに代行申請を依頼することも可能です。
必要なもの:
- 介護保険被保険者証(65歳以上の方には市区町村から自動交付されます)
- 40〜64歳の方は医療保険証
- マイナンバーがわかるもの
- 本人確認書類(運転免許証・マイナンバーカード等)
- 主治医の氏名・医療機関名・連絡先(主治医意見書を依頼するため)
2. 認定調査(訪問調査)を受ける
申請後、市区町村の認定調査員が自宅・入院先・入所先を訪問し、本人の心身の状態について約1時間の聞き取り調査を行います。調査項目は全国統一で、「身体機能・起居動作」「生活機能」「認知機能」「精神・行動障害」「社会生活への適応」「過去14日間に受けた特別な医療」の6分野・74項目。
家族の同席をおすすめします。本人だけでは「できる」と答えてしまいがちな項目(例:トイレや着替え)について、家族が普段の様子を補足することで実態に即した判定につながります。日頃気になっている動作・出来事はメモにして調査員に渡すとよいでしょう。
3. 主治医意見書の作成
申請時に記載した主治医に、市区町村から意見書作成の依頼が送られます。意見書作成料は介護保険から支払われ、本人の自己負担はありません。かかりつけ医がいない場合は、市区町村が指定する医師の診察を受けることができます。
4. 一次判定(コンピュータ判定)
認定調査の結果と主治医意見書の内容をもとに、全国共通の判定ソフトで「要介護認定等基準時間」を算出し、要支援1〜2、要介護1〜5、または非該当のいずれかが仮判定されます。
5. 二次判定(介護認定審査会)
市区町村が設置する介護認定審査会(保健・医療・福祉の専門家5名程度)で、一次判定結果と主治医意見書、調査員の特記事項を総合的に検討し、最終的な要介護度が決定されます。
6. 認定結果の通知
申請から原則30日以内に、要介護度を記載した認定結果通知書と新しい介護保険被保険者証が郵送されます。区分は次の通り。
| 区分 | 状態の目安 |
|---|---|
| 非該当(自立) | 介護保険サービスは原則対象外(地域支援事業の対象になることがある) |
| 要支援1〜2 | 日常生活はおおむね自立。介護予防サービスの対象 |
| 要介護1〜2 | 食事・排泄など部分的な介助が必要 |
| 要介護3〜4 | 日常生活全般で介助が必要、認知機能の低下も顕著 |
| 要介護5 | 意思疎通が困難で全面的な介助が必要 |
結果に納得がいかないときは
判定結果に納得できない場合、通知日の翌日から90日以内に都道府県の介護保険審査会に「不服申し立て(審査請求)」ができます。状態が変化した場合は「区分変更申請」で再度認定を受けることも可能です。まずはケアマネジャーや市区町村の窓口に相談してみてください。
⚠️ 緊急時は認定前でもサービス利用可能──退院直後など緊急性が高い場合は、認定結果が出る前から「暫定ケアプラン」でサービスを利用できます。ただし、結果が「非該当」だった場合や、認定された区分の支給限度額を超えた場合は全額自己負担になるため、必ずケアマネジャーと相談しながら進めてください。
ステップ2|ケアマネジャーを決め、ケアプランを作成する
要介護1〜5の認定が出たら、次は居宅介護支援事業所に所属するケアマネジャー(介護支援専門員)にケアプラン作成を依頼します。要支援1・2の方は地域包括支援センターが「介護予防サービス計画」を作ります。
居宅介護支援事業所はどう選ぶ?
市区町村の窓口や地域包括支援センターで、自宅近くの居宅介護支援事業所一覧をもらえます。厚生労働省の「介護サービス情報公表システム」(kaigokensaku.mhlw.go.jp)でも検索可能です。ケアプラン作成料は10割が介護保険から支払われ、利用者負担はゼロです。
選ぶときの目安
- 本人・家族との相性──長く付き合う相手なので、話しやすさ・聞く姿勢を重視する
- 連絡の取りやすさ──電話・メールでの応答スピード
- 得意分野──医療依存度が高ければ看護師資格を持つケアマネ、認知症対応が必要なら認知症ケアの経験者など
- 地域の事業所との連携──訪問介護・デイサービス事業所とのパイプの太さ
合わないと感じたら、ケアマネジャーは途中で変更可能です。事業所内の別の担当者に変えるか、別の居宅介護支援事業所に乗り換えましょう。遠慮する必要はありません。
ケアプラン作成の流れ
- インテーク(初回面談)──ケアマネジャーが本人・家族の現状、生活歴、希望、困りごとを聞き取る
- アセスメント──課題(できないこと・支援が必要なこと)を整理
- ケアプラン原案の作成──「目標」「利用するサービスの種類・頻度・時間」を組み立てる
- サービス担当者会議──本人・家族・ケアマネ・サービス事業所の担当者が一堂に会して内容を確認
- ケアプラン確定・契約──各サービス事業所と利用契約を交わす
- サービス開始──プラン通りに利用を始める
- モニタリング──月1回以上ケアマネが訪問し、状態変化に応じてプランを見直す
ケアプランは原則6か月ごと(状態に変化があればその都度)に見直されます。「使ってみたら時間が短かった」「本人が嫌がっている」など、感じたことはすぐにケアマネジャーに伝えましょう。
💡 ケアマネジャーは家族の味方でもある──「介護がつらい」「仕事との両立が苦しい」など、家族側の悩みも遠慮なく相談してOK。レスパイト(家族の休養)目的のショートステイ提案など、家族の事情を踏まえたプラン調整をしてくれます。
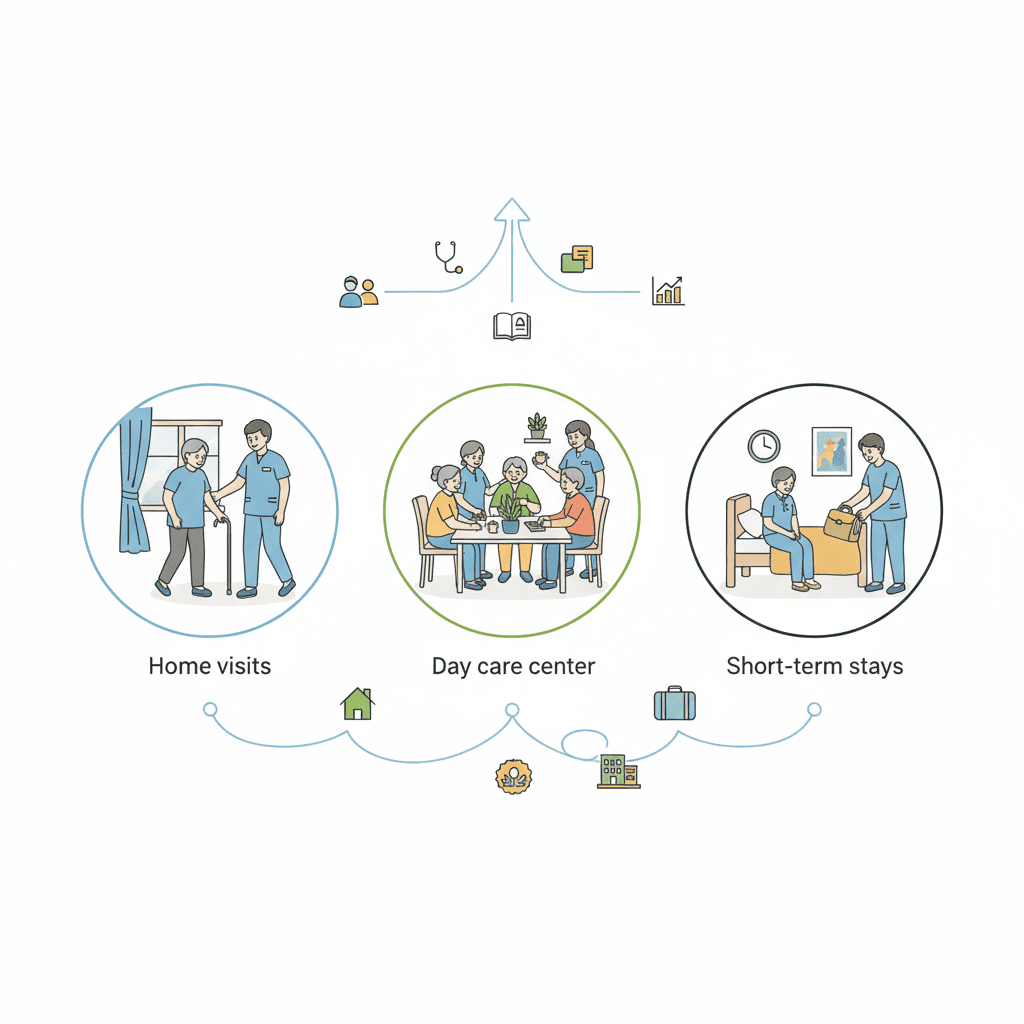
ステップ3|利用できる在宅介護サービスを知る
在宅介護で使えるサービスは大きく「訪問型」「通所型」「短期入所型」「環境整備(福祉用具・住宅改修)」に分かれます。要介護度に応じた支給限度額の範囲内で、これらを組み合わせて利用するのが基本です。
訪問型サービス(自宅に来てもらう)
| サービス | 内容 | こんな方に |
|---|---|---|
| 訪問介護(ホームヘルプ) | ヘルパーが自宅を訪問し、入浴・排泄・食事の介助(身体介護)や、調理・洗濯・買い物(生活援助)を行う | 日常動作に部分的な介助が必要な方 |
| 訪問入浴介護 | 専用の浴槽を持ち込んで自宅で入浴介助。看護師・介護職員の3名体制 | 自宅の浴室では入浴が難しい方 |
| 訪問看護 | 看護師が訪問し、医療処置・服薬管理・健康観察を実施 | 医療的ケアが必要な方 |
| 訪問リハビリテーション | 理学療法士・作業療法士が訪問しリハビリを実施 | 退院後の機能回復、転倒予防 |
| 夜間対応型訪問介護 | 夜間(22時〜翌6時)の定期巡回・随時対応 | 夜間の排泄介助が必要な方 |
| 定期巡回・随時対応型訪問介護看護 | 24時間体制で介護・看護が短時間で複数回訪問 | 重度の方の在宅生活継続 |
通所型サービス(施設に通う)
| サービス | 内容 | こんな方に |
|---|---|---|
| 通所介護(デイサービス) | 日帰りで施設に通い、入浴・食事・レクリエーション | 日中の見守りが必要、家族のレスパイト |
| 通所リハビリテーション(デイケア) | 日帰りで医師・PT/OTの指導下でリハビリ | 機能回復、退院後のリハビリ継続 |
| 認知症対応型通所介護 | 認知症の方を対象とした少人数のデイサービス | 認知症の方 |
短期入所サービス(数日〜数週間泊まる)
- 短期入所生活介護(ショートステイ)──特養等に短期間入所し介護を受ける。家族の冠婚葬祭・出張・休養に
- 短期入所療養介護──老健・医療機関に短期入所。医療的ケアが必要な方向け
環境整備
- 福祉用具貸与──車いす・特殊寝台・歩行器・手すり等のレンタル(要介護2以上が中心、軽度者は対象品目に制限あり)
- 特定福祉用具販売──ポータブルトイレ・シャワーチェア等、貸与になじまないものを購入。年間10万円まで支給
- 住宅改修──手すり設置・段差解消・引き戸への変更など。生涯20万円まで支給(要事前申請)
その他の地域密着型サービス
- 小規模多機能型居宅介護──同じ事業所で「通い・訪問・泊まり」を一体的に利用
- 看護小規模多機能型居宅介護──小規模多機能に訪問看護を加えたもの
- 認知症対応型共同生活介護(グループホーム)──認知症の方が少人数で共同生活を送る
介護保険外サービス・自費サービスも併用できる
介護保険でカバーされない範囲(旅行同行・庭の手入れ・ペットの世話・料理代行など)は、自治体の補助事業や民間の自費サービスで補えます。配食サービス、見守りセンサー、家事代行、シルバー人材センターの利用など、地域包括支援センターやケアマネジャーに紹介してもらえます。
サービスの組み合わせは要介護度・家族構成・住環境・本人の希望によって最適解が変わります。具体的なプランの相談はケアマネジャーに。家族の希望も遠慮なく伝えてください。
この記事に登場する介護用語
ほか59語は用語集で確認できます。▶ 介護用語集トップへ
ステップ4|在宅介護の費用はいくら?──自己負担と要介護度別の月額目安
介護保険サービスの自己負担割合は所得に応じて1割・2割・3割のいずれかです(厚生労働省「給付と負担について」社会保障審議会介護保険部会 第107回参考資料)。
自己負担割合の判定(第1号被保険者)
- 1割負担──本人の合計所得金額160万円未満(年金収入のみなら280万円未満)
- 2割負担──合計所得金額160万円以上220万円未満(年金収入等が一定基準以上)
- 3割負担──合計所得金額220万円以上、かつ年金収入+その他合計所得340万円以上(単身世帯)
第2号被保険者(40〜64歳)、市町村民税非課税者、生活保護受給者は一律1割負担です。負担割合は毎年判定され、毎年7月頃に「介護保険負担割合証」が交付されます。
要介護度別の支給限度額(介護保険から給付される上限)
要介護度ごとに、1か月に介護保険を使ってサービスを利用できる支給限度基準額が定められています(1単位=10円換算、地域加算で前後あり)。
| 要介護度 | 支給限度額/月(10割) | 1割負担額 | 2割負担額 | 3割負担額 |
|---|---|---|---|---|
| 要支援1 | 50,320円 | 5,032円 | 10,064円 | 15,096円 |
| 要支援2 | 105,310円 | 10,531円 | 21,062円 | 31,593円 |
| 要介護1 | 167,650円 | 16,765円 | 33,530円 | 50,295円 |
| 要介護2 | 197,050円 | 19,705円 | 39,410円 | 59,115円 |
| 要介護3 | 270,480円 | 27,048円 | 54,096円 | 81,144円 |
| 要介護4 | 309,380円 | 30,938円 | 61,876円 | 92,814円 |
| 要介護5 | 362,170円 | 36,217円 | 72,434円 | 108,651円 |
支給限度額を超えた分は全額自己負担になるため、ケアマネジャーがプラン作成時に限度額を意識して組み立てます。
【独自試算】要介護度別・在宅介護の月額費用シミュレーション(1割負担想定)
支給限度額に加え、保険外の費用(おむつ・通所先の食費・福祉用具購入・住宅改修費の月割等)も発生します。生命保険文化センター「2024年度生命保険に関する全国実態調査」では月平均介護費用9.0万円(一時費用平均47万円・介護期間平均55か月)が報告されており、内訳は要介護度で大きく異なります。
| 要介護度 | 介護保険サービス(1割) | 保険外費用(食費・おむつ等) | 月額目安合計 |
|---|---|---|---|
| 要支援1〜2 | 5,000〜10,000円 | 5,000〜10,000円 | 約1〜2万円 |
| 要介護1 | 10,000〜17,000円 | 10,000〜20,000円 | 約3〜4万円 |
| 要介護2 | 15,000〜20,000円 | 15,000〜25,000円 | 約4〜5万円 |
| 要介護3 | 20,000〜27,000円 | 20,000〜35,000円 | 約5〜7万円 |
| 要介護4 | 25,000〜31,000円 | 30,000〜50,000円 | 約6〜9万円 |
| 要介護5 | 30,000〜36,000円 | 40,000〜60,000円 | 約8〜10万円 |
※当サイト独自試算。家族構成・住環境・サービスの組み合わせ・福祉用具購入や住宅改修の有無で大きく前後します。実際の費用はケアマネジャーが作成するケアプランに基づき試算してください。
負担を軽くする3つの公的制度
1. 高額介護サービス費
1か月の自己負担合計が一定額を超えると、超えた分が払い戻されます。一般的所得世帯(市町村民税課税)では月44,400円が上限。住民税非課税世帯はさらに低い上限が設定されています。市区町村から「支給申請書」が届いたら必ず申請を。
2. 特定入所者介護サービス費(補足給付)
住民税非課税世帯でショートステイ等を利用する場合、食費・居住費の自己負担に上限が設けられ、超過分が補足給付されます。資産要件あり。
3. 住宅改修費・福祉用具購入費の支給
住宅改修は生涯20万円まで(要介護度が3段階上がると再支給可)、特定福祉用具は年10万円まで自己負担割合で利用できます。必ず工事前にケアマネジャーに相談・申請することが条件で、事後申請は対象外。
このほか、医療費控除の対象になる介護費用(おむつ代・訪問看護費等)もあります。確定申告時にケアマネジャー作成の証明書類が必要になることがあるので、領収書は必ず保管しておきましょう。
ステップ5|介護をする家族の働き方──介護休業・介護休暇の使い方
家族が在宅介護を担うとき、「仕事を辞めなくては」と即決するのは早計です。育児・介護休業法では、介護のために休みを取る権利が法律で保障されています。介護離職を防ぐためにも、まず制度を知っておきましょう。
介護休業(93日まで・分割可)
- 対象──雇用されてから1年以上の労働者(パート・契約社員も条件を満たせば対象)
- 期間──対象家族1人につき通算93日。3回まで分割可能
- 給付──雇用保険から「介護休業給付金」が支給され、休業開始時賃金日額の67%が支給される(要件あり)
- 使い方──「介護そのもの」より、介護体制を整える期間として使うのが現実的。要介護認定の申請、ケアマネ探し、サービス導入、住宅改修、職場との調整、施設見学などに充てる
介護休暇(年5日まで・1日単位/時間単位)
- 対象──雇用されている労働者全員(要介護状態の家族がいる場合)
- 日数──対象家族1人なら年5日、2人以上なら年10日
- 使い方──通院付き添い、ケアマネとの面談、サービス担当者会議への出席、急な体調悪化対応など、単発の用事に使える
- 賃金──有給か無給かは会社の就業規則による(無給でも取得は可能)
働きながら介護を続けるための制度
- 所定外労働の制限──残業免除を請求できる
- 時間外労働の制限──1か月24時間・1年150時間まで
- 深夜業の制限──22時〜翌5時の労働を制限できる
- 短時間勤務等の措置──事業主は短時間勤務・フレックスタイム・始業終業時刻の繰上げ繰下げ等のいずれかを措置する義務
介護離職を避けるためのポイント
- まず会社の人事部・上司に相談。多くの企業に介護に関する相談窓口がある
- 休業前にケアマネジャーと「家族のいない時間に回るプラン」を組む
- すべてを家族で抱え込まず、デイサービス・ショートステイ・訪問介護を最大限活用
- 遠距離介護なら自治体の介護タクシー補助・見守りサービスを活用
📌 困ったら早めに専門家へ──仕事と介護の両立で悩んだら、職場の人事担当・産業医・地域包括支援センター・ハローワークの「両立支援コーディネーター」に相談を。一人で抱え込むと心身を壊し、結果的に介護も仕事も続けられなくなります。
ステップ6|介護を続けるためのレスパイト戦略──家族が倒れないために
在宅介護で最も大切なのは「介護する家族の健康」です。介護者の体調が崩れると、介護そのものが立ち行かなくなります。レスパイト(介護者の休息)を意識的に組み込むことが、長く在宅介護を続ける最大のコツです。
定期的なレスパイトのつくり方
- 週2〜3日のデイサービス──日中の数時間、家族が完全に手を離せる時間を確保。家事・買い物・自分の通院・休息に充てる
- 月数日のショートステイ──家族が連休を取る、冠婚葬祭に出席する、自分の手術・入院に備える、純粋に休養するために計画的に利用する。「使うことに罪悪感を持たない」ことが続けるコツ
- 夜間対応型訪問介護・定期巡回サービス──夜間の排泄介助で寝不足が続く場合に検討
- 家族の介護休業・介護休暇──制度を活用して心身を回復させる
家族の心のケアも忘れずに
介護うつは在宅介護のもっとも深刻なリスクの一つです。次のサインが続いたら、早めに専門家(精神科医・産業医・地域包括支援センター)に相談してください。
- 2週間以上眠れない、または眠ってもすぐ目が覚める
- 食欲がなくなった、または逆に過食になった
- 「自分がいなくなれば楽になる」と考えてしまう
- 介護される家族にイライラして手を上げそうになる、暴言が出る
- 仕事に集中できない、外出する気力がない
介護家族の会・認知症の人と家族の会など、同じ立場の人と話せる場も大きな支えになります。地域包括支援センターで地域の集まりを紹介してもらえます。
「在宅で全部やる」は最初から目指さなくていい
多くの介護経験者が口を揃えて言うのは「もっと早くサービスを使えばよかった」「我慢しすぎた」という後悔です。介護保険は使うために払ってきた制度です。プロに任せられる部分はプロに任せ、家族は家族にしかできない関わり(一緒に食事をする、思い出話をする、手を握る)に時間を使う──これが在宅介護を長く続けるための実践的な姿勢です。
ステップ7|在宅介護の限界を見極める──施設入所への切り替え判断
「最期まで自宅で」という願いは尊いものですが、状況によっては施設入所のほうが本人と家族の双方にとって望ましい場合があります。次のような兆候が複数当てはまるようになったら、ケアマネジャーや主治医と施設入所の選択肢について相談する時期です。
在宅介護の限界を示すサイン
- ☐ 介護する家族が夜眠れない日が週3回以上続いている
- ☐ 本人の転倒・誤薬・徘徊などで、目を離せない時間が日中ほぼずっと続く
- ☐ 医療ケア(褥瘡処置・吸引・経管栄養)が複雑になり、家族では対応しきれない
- ☐ 介護うつ・腰痛・体調不良で家族自身が病院通いをしている
- ☐ 介護のために家族の仕事を辞めざるを得ない状況に追い込まれている
- ☐ 家族間で介護方針について深刻な対立が生じている
- ☐ 経済的に在宅介護の費用負担が家計を圧迫している
- ☐ 本人が家族を傷つける言動・行動(虐待リスクの逆方向)が出ている
- ☐ 独居・老老介護で、介助者がもう一人いないと安全が確保できない
選択肢としての施設サービス
| 施設 | 対象 | 特徴 |
|---|---|---|
| 特別養護老人ホーム(特養) | 原則要介護3以上 | 公的施設・終身利用可能・費用は低めだが待機者多数 |
| 介護老人保健施設(老健) | 要介護1以上 | 在宅復帰を目指すリハビリ中心施設・原則3〜6か月 |
| 介護医療院 | 要介護1以上で医療ケアが必要 | 医療・介護を一体的に提供・長期療養可 |
| 有料老人ホーム(介護付) | 自立〜要介護5 | 民間運営・サービス豊富だが入居一時金・月額が高め |
| サービス付き高齢者向け住宅 | 主に自立〜軽度 | 住宅扱い・安否確認と生活相談付き |
| グループホーム | 認知症の要支援2以上 | 少人数共同生活・地域密着型 |
施設選びの実際的なステップ
- ケアマネジャー・主治医と「いまの状態でどの施設が現実的か」を相談する
- 地域の特養は早めに申し込み(待機が長いので、入所しない前提でも申し込んでおく家庭が多い)
- 有料老人ホーム・サ高住は2〜3施設見学。本人を連れて行けるなら同行する
- 費用・契約条件を必ず文書で確認。退去要件(医療依存度・行動障害)も要チェック
- 入所後も家族の関わりは続く。面会・行事参加を介護プランの一部と考える
📌 「施設に入れる=罪悪感」を手放そう──施設入所は介護の終わりではなく、本人と家族がそれぞれ良い形で生きるための新しいスタートです。判断に迷ったら、ケアマネジャー・主治医・地域包括支援センターと一緒に考えましょう。
在宅介護のはじめ方に関するよくある質問
Q1. 要介護認定の申請から実際にサービスを使えるまで、どのくらいかかりますか?
申請から認定通知まで原則30日。その後ケアマネジャーがケアプランを作成し、サービス事業所と契約してから利用開始となるため、合計で1か月〜1か月半が目安です。緊急時は認定前から「暫定ケアプラン」での利用も可能なので、退院前など急ぎの場合は地域包括支援センターに相談してください。
Q2. 親が介護を嫌がります。どうすればよいでしょうか?
「介護される=衰えた」というイメージから拒否される方は多いです。「介護」という言葉を使わず「楽になる方法」「お互いのため」と伝える、最初は週1回の家事援助やリハビリ目的のデイケアから始める、医師やケアマネから話してもらう、などの工夫が有効です。本人の意思を尊重しながら段階的に導入することが多いので、ケアマネジャーに相談を。
Q3. 遠距離介護でも対応できますか?
可能です。地域包括支援センターやケアマネジャーが現地のキーパーソンになります。離れた家族もサービス担当者会議に電話・オンライン参加できますし、見守りセンサー・配食・自治体の見守り訪問・民間の駆けつけサービス等を組み合わせて遠距離介護を続けている家庭は多くあります。介護休業・介護休暇を交通費の捻出に充てる人もいます。
Q4. 認知症の診断はどこで受ければよいですか?
まずはかかりつけ医に相談し、必要に応じて「もの忘れ外来」や認知症疾患医療センター(都道府県・指定都市が指定)を紹介してもらいます。地域包括支援センターも認知症初期集中支援チームを案内できます。早期診断は適切な治療と介護サービスの導入に直結します。
Q5. 介護保険サービス以外に、自治体独自の支援はありますか?
市区町村ごとに独自の支援があります(紙おむつ支給、配食サービス、介護タクシー助成、家族介護慰労金、住宅改修への上乗せ補助など)。市区町村の高齢福祉課・地域包括支援センターで「使える制度を全部教えてください」と尋ねるのがおすすめです。
Q6. ケアマネジャーが合いません。変えても失礼にあたりませんか?
失礼にはあたりません。ケアマネジャー変更は利用者の権利として認められています。事業所内の別の担当者に変更するか、別の居宅介護支援事業所に乗り換えるか、地域包括支援センターに相談してください。長期で付き合う相手なので相性は重要です。
Q7. 介護で困ったとき、相談先はどこですか?
- 地域包括支援センター(介護全般)
- 市区町村介護保険担当課(要介護認定・制度)
- ケアマネジャー(プランの調整)
- かかりつけ医・主治医(医療判断)
- 「介護支え合い電話相談」0120-070-608(厚生労働省助成事業)
- 認知症の人と家族の会(電話相談あり、各地に支部)
一人で抱え込まないことが何よりも大切です。
参考資料・公的情報源
- [1]
- [2]
- [3]
- [4]
- [5]
- [6]
- [7]
まとめ──在宅介護は「制度を知り、専門家を頼る」ことから始まる
在宅介護は「家族だけでなんとかするもの」ではなく、地域包括支援センター・市区町村・ケアマネジャー・主治医・サービス事業所といった専門職と一緒に組み立てていく仕組みです。本記事の流れをもう一度整理すると、次の通りです。
- 地域包括支援センターに相談する──気になるサインが出たら、最初の窓口
- 要介護認定を申請する──市区町村窓口で。認定通知まで原則30日
- ケアマネジャーを決め、ケアプランを作成する──居宅介護支援事業所と契約(利用者負担なし)
- 在宅サービスを組み合わせて利用する──訪問介護・通所介護・短期入所・福祉用具・住宅改修など
- 費用と公的な負担軽減制度を確認する──1〜3割負担、高額介護サービス費、補足給付、住宅改修補助
- 家族の働き方を整える──介護休業93日・介護休暇年5日を活用し、介護離職を避ける
- レスパイトを意識的に確保する──デイサービス・ショートステイで家族も休む
- 限界点を見極め、施設入所も選択肢に──「自宅でずっと」にこだわりすぎない
在宅介護の正解はご家庭ごとに違います。困ったとき、迷ったときは、必ず専門職に相談してください。地域包括支援センターは無料・予約不要で、住んでいる地域の介護の入り口です。本記事を読んで動き出すきっかけにしていただければ幸いです。
※本記事は制度・手続きの全体像を理解するためのガイドです。個別の医療判断・法的判断・介護方針の決定については、必ず主治医・ケアマネジャー・市区町村窓口・弁護士等の専門職にご相談ください。制度内容は2026年5月時点の情報をもとに作成しており、最新の制度改正は厚生労働省・お住まいの市区町村の公式情報でご確認ください。
執筆者
介護のハタラクナカマ編集部
編集部
介護業界の転職・キャリア情報を発信。厚生労働省の公的データと現場の声をもとに、介護職で働く方・転職を検討する方に役立つ情報をお届けしています。
最新の介護業界ニュース

2026/5/8
介護・福祉職員の退職金共済、抜本見直しへ|厚労省「財政運営の安定化」を論点に検討開始
厚労省が2026年4月23日、88万人が加入する社会福祉施設職員等退職手当共済制度の抜本見直し検討会を始動。準備金残高は3年で505億→294億円に急減。財政運営・対象法人・給付水準を論点に秋に方向性。

2026/5/8
財務省、ケアマネ報酬に「自立支援アウトカム連動」を提言|要介護度改善で報酬増の仕組みへ・27年度改定論点
2026年4月28日の財政制度等審議会で財務省が提言した「居宅介護支援の報酬体系に自立・要介護度改善のインセンティブを組み込む」論点を一次資料から解説。LIFEとの接続、ケアマネ業務への影響、成功報酬型の利点とリスクを読み解く。

2026/5/8
財務省、訪問介護・通所介護の賃上げ要件に介護テクノロジー導入を|ケアプー導入率28.2%が後押し
財政制度等審議会・財政制度分科会(2026年4月28日)で財務省が、訪問介護・通所介護のさらなる賃上げ要件に介護テクノロジー導入の追加を要請。ケアプー導入率が3月時点で28.2%に急伸した実績を背景に、2027年度介護報酬改定の新たな論点として浮上した。

2026/5/7
家事支援、国家資格を新設へ|高市首相「介護離職をどうしても防止したい」2027年めど初試験
高市早苗首相は2026年4月22日の日本成長戦略会議で家事支援サービスの新たな国家資格創設を関係閣僚に指示。職業能力開発促進法の技能検定として2027年秋の第1回試験実施を目指す。介護離職防止と保険外サービス育成が狙い。

2026/5/7
介護福祉士養成校卒業生の経過措置、2031年度まで延長|国試不合格でも卒業後5年目まで就労可
社会保障審議会福祉部会で説明された一括改正案により、介護福祉士養成校卒業生が国家試験に不合格でも有資格者として働ける経過措置が2031年度卒業者まで延長される。一方で6年目以降の措置は2026年度卒業者で終了。制度改正の中身と進学者・新人介護職への影響を整理する。
2026/5/7
日本医師会、介護報酬改定「2年に1度」を提言|江澤常任理事「3年後は見通せない」
2026年4月27日の社会保障審議会・介護給付費分科会で、日本医師会の江澤和彦常任理事が介護報酬改定を3年から2年サイクルに短縮するよう提言。物価高騰・賃上げは別枠で毎年改定を主張し、全老健・東憲太郎会長も同調した。背景と現場・転職者への影響を整理する。
続けて読む
2026/5/10
在宅介護とは|訪問・通所・短期入所の在宅サービス全種類と介護職のキャリア
在宅介護サービスの全14種類(訪問介護・通所介護・短期入所・福祉用具・住宅改修・地域密着型)を介護職目線で網羅。介護報酬の単位数、人員配置基準、離職率、サ責・ケアマネへのキャリアパスまで解説します。

2026/5/10
介護疲れ・共倒れを防ぐ|レスパイトケアの活用法と家族のセルフケア
主介護者の3割が介護うつを経験し、うつ状態だと死亡・要介護リスクが6.9倍に。共倒れの初期サイン、ショートステイ・小規模多機能・看多機などレスパイトケア5種類の使い分け、週次スケジュール例、ZBI負担尺度によるセルフチェック、家族のセルフケア習慣まで、医療・介護専門職への相談導線とともに網羅解説します。

2026/5/10
認知症の親を在宅介護|BPSDへの対応・徘徊対策・限界を見極める判断軸
認知症の親の在宅介護で家族が直面するBPSD(暴言・徘徊・妄想)への対応、住環境調整、認知症対応サービスを厚労省データと共に解説。在宅介護の限界サインと入所判断の指針も紹介。

2026/5/10
親の介護が始まる前の家族会議|きょうだいの役割分担と決めるべき9項目
親の介護が始まる前に家族会議で決めておくべき9項目を解説。きょうだい間でよくある衝突パターンと予防策、ケアマネ・地域包括支援センターを巻き込むタイミング、人生会議(ACP)の考え方も整理しました。

2026/5/10
有料老人ホームの入居一時金|返還ルール・90日ルール・初期償却の仕組み
有料老人ホームの入居一時金の相場・初期償却・経年返還・90日ルール(短期解約特例)・500万円保全措置を徹底解説。返還計算式や倒産リスク、重要事項説明書のチェックリストまでご家族目線で整理します。
介護の現場・介護職の視点
同じテーマを介護の現場で働く方の視点から書いた記事。専門家の見方も知っておきたい時に。