人工透析とは
人工透析は腎機能低下により老廃物・水分の排出ができなくなった患者の代替治療で、血液透析と腹膜透析の2種類がある。通院体制・食事・体重管理・シャント保護など、介護施設で受け入れる際の留意点を整理する。
この記事のポイント
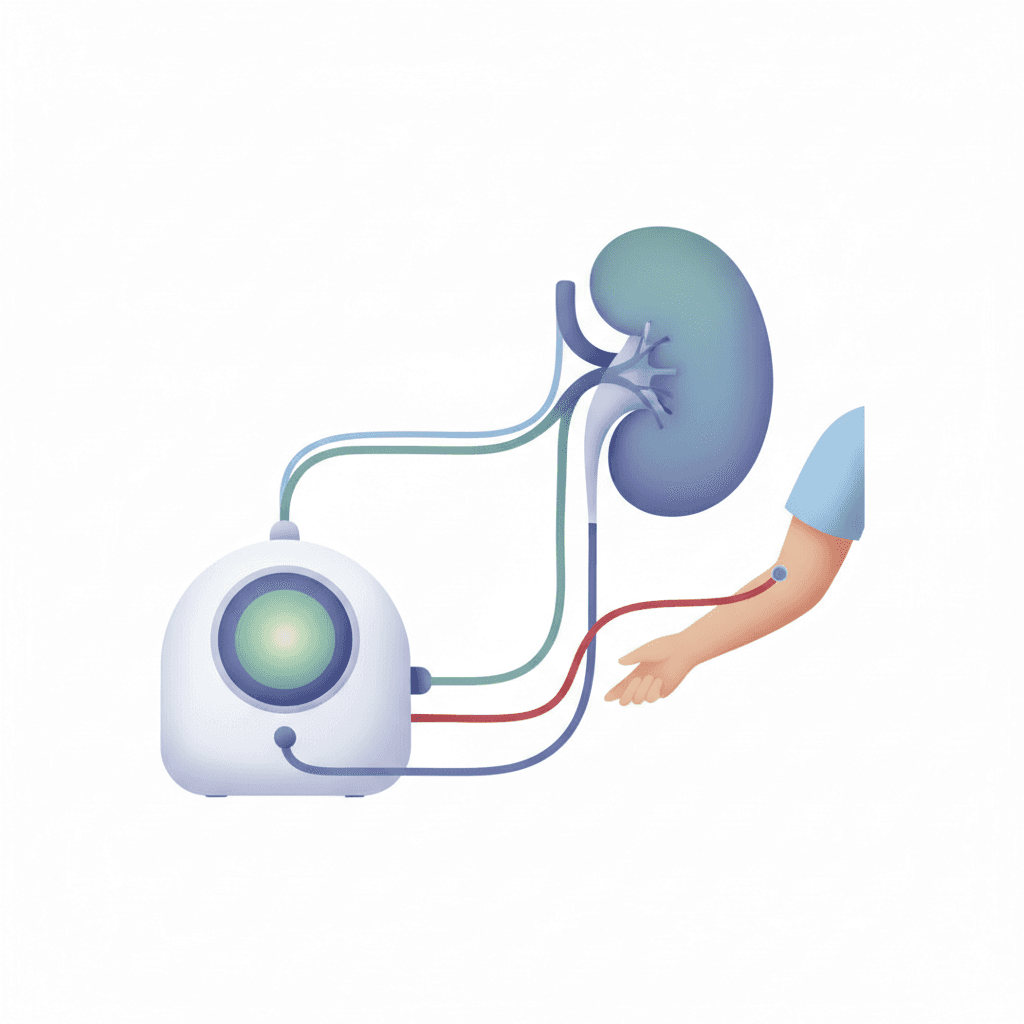
人工透析とは、腎臓の機能が著しく低下し(一般にeGFR 15未満、CKDステージG5)、体内の老廃物や余分な水分・電解質を自力で排出できなくなった患者に対し、人工的に血液を浄化する治療です。血液透析(HD)と腹膜透析(PD)の2種類があり、日本の透析患者は約34万人(2023年時点)にのぼります。介護施設で受け入れる場合、通院体制・食事制限・体重管理・シャント保護などへの配慮が不可欠です。
目次
人工透析の仕組みと適応
腎臓は本来、血液中の老廃物(尿素窒素・クレアチニンなど)を濾過して尿として排出し、水分・ナトリウム・カリウム・カルシウムなどの電解質バランス、酸塩基平衡を保つ働きを担っています。人工透析は、この腎臓の機能を機械や腹膜で代替する治療法で、「腎代替療法」と呼ばれます。
透析導入の判断基準
日本透析医学会は、腎機能だけでなく症状・尿毒症の臨床所見・日常生活の障害度を総合評価する基準を示しています。eGFR 15未満で症状がある、もしくはeGFR 8未満では多くの症例で導入対象となり、栄養状態の悪化、心不全合併、高カリウム血症、代謝性アシドーシスなどがあれば早期導入が検討されます。
腎代替療法の3つの選択肢
- 血液透析(HD):透析施設に通院し週3回・1回4時間程度の治療
- 腹膜透析(PD):自宅で患者・家族が透析液の交換を行う
- 腎移植:生体腎移植・献腎移植のいずれか。移植後は透析不要
日本では血液透析が約97%を占めますが、近年は在宅医療や高齢者QOLの観点から腹膜透析(PD-First)の推進も進められています。透析を選択しない保存的腎臓療法(CKM)という第4の選択肢も、超高齢者を中心に検討されるようになりました。
血液透析(HD)と腹膜透析(PD)の違い
血液透析と腹膜透析は仕組みが大きく異なり、生活への影響も対照的です。介護現場では患者がどちらを選択しているかで支援内容が変わります。
血液透析(HD)
- 場所:透析クリニック・病院の透析室に通院
- 頻度:原則 週3回・1回4時間(中3〜4日に1回)
- 仕組み:シャント(動静脈吻合)から血液を取り出し、ダイアライザーで浄化して戻す
- 管理者:医師・臨床工学技士・看護師
- 食事:水分・カリウム・リン・塩分の厳格な制限
- 長所:医療従事者が管理、患者の手技不要
- 短所:通院負担、透析日の疲労、体内変動が大きい
腹膜透析(PD)
- 場所:自宅・施設で患者または家族が実施
- 頻度:CAPD(連続携行式)は1日4回バッグ交換、APD(自動腹膜透析)は夜間機械で実施
- 仕組み:腹腔内カテーテルから透析液を注入し、自前の腹膜を介して老廃物・水分を除去
- 管理者:本人・家族(介護施設では看護師)
- 食事:HDより制限が緩やか(透析液中ブドウ糖でカロリーは増える)
- 長所:通院は月1〜2回程度、生活リズム維持、循環動態が安定
- 短所:腹膜炎リスク、被嚢性腹膜硬化症、長期使用困難(5〜8年が目安)
多くの場合、PDで5〜8年経過後にHDへ移行する例が一般的です。高齢者では介護負担とQOLを比較しながら主治医・看護師と決定します。
介護現場で透析患者を支える際のポイント
介護施設は医療施設ではないため、透析を施設内で実施することはできませんが、通院透析患者を受け入れる施設は増加しています。受け入れに際しては医療連携と日常管理の両輪が求められます。
① 通院体制の確保
週3回・1回4時間(前後の準備・送迎を含めると6〜7時間)の通院は介護負担が大きく、施設の送迎可否、家族・介護タクシー・透析クリニック送迎車の利用可否を事前確認します。透析日と非透析日で起床・食事・入浴の時間が変動するため、ケアプランも柔軟に組みます。
② 体重管理(ドライウェイト)
透析後の理想体重「ドライウェイト(DW)」を主治医が設定。透析間(中2〜3日)の体重増加はDWの3〜5%以内(目安1日1kg程度)に収めるのが基本です。毎朝決まった時間に体重測定を行い、急増があれば看護師に報告します。
③ 食事制限
水分・カリウム・リン・塩分制限が中心。生野菜・果物(バナナ、メロン、トマトなど)はカリウムが多いため茹でこぼしや量制限が必要、加工食品はリンが多いので避けます。透析食メニュー導入や、栄養士と連携した献立調整が望ましいです。
④ シャント保護(HDの場合)
シャント側の腕では血圧測定・採血・点滴禁止、重い物を持たせない、腕枕で寝かせない、強い圧迫を避ける——を全職員で共有。シャント音(聴診器でザーザーという血流音)が確認できるか、定期的にチェックします。
⑤ 感染症対策
透析患者は免疫力が低下し、肺炎や尿路感染症に罹りやすいため、ワクチン接種(インフル・肺炎球菌・帯状疱疹)と手指衛生を徹底します。発熱・血圧低下・倦怠感はAKIや感染症のサインで、すぐに透析クリニックや主治医へ連絡します。
あなたに合った介護の働き方は?
簡単な質問に答えるだけで、ピッタリの施設タイプがわかります
人工透析に関するよくある質問
Q1. 透析患者は身体障害者手帳を取得できますか?
はい。人工透析を受けている場合は身体障害者手帳1級(じん臓機能障害)の対象となり、医療費助成(自立支援医療:更生医療、特定疾病療養受療証など)により自己負担が月1万円程度に抑えられます。介護施設入居時の費用試算にも影響するため、事前に手帳と受給者証を確認します。
Q2. 透析患者は介護保険サービスを使えますか?
使えます。要支援・要介護認定を受ければ通所介護、訪問介護、ショートステイなどが利用可能です。透析クリニック送迎との時間調整がポイントで、ケアマネジャーが両者と連携して計画を作成します。
Q3. 透析患者を受け入れる介護施設は限られますか?
かつては受け入れに慎重な施設が多かったですが、近年は透析クリニックと連携協定を結んだ有料老人ホーム、サービス付き高齢者向け住宅、グループホームなどが増えています。送迎や食事制限への対応有無を事前に確認します。
Q4. 透析後の患者が疲れているのは普通ですか?
透析後は体内の水分・電解質が急激に変化するため、低血圧・倦怠感・脱力感が起きやすく、当日は静養が望ましいです。ふらつきによる転倒や食欲低下にも注意します。
Q5. 透析しないという選択肢はありますか?
「保存的腎臓療法(CKM:Conservative Kidney Management)」と呼ばれる、透析を行わずに症状緩和を中心に支える選択肢があります。超高齢者・重度認知症・末期がん合併などで本人・家族・医療チームが話し合って選ぶ方法で、近年ガイドラインで明示されました。
関連する詳しい解説
- 📖 親トピック: 介護現場で働く看護師のリアル|特定行為・医療安全・オンライン診療まで — 透析患者管理は看護師の中核業務
- 📖 関連用語: CKD(慢性腎臓病)とは|ステージ分類と高齢者で進行を遅らせる生活管理 — 透析導入の前段にあたる慢性腎臓病
- 📖 関連用語: 糖尿病とは|高齢者糖尿病の特徴とケア — 透析導入原因の最多疾患
- 📖 関連用語: 脱水症とは|高齢者の脱水サインと予防 — 透析間の水分管理と関連
- 📖 関連用語: 低栄養とは|原因・サインと介護現場の予防策 — 透析患者で起きやすいPEW(タンパクエネルギー消耗)
- 🎯 自分に合う働き方: 介護の働き方診断(無料3分)
まとめ
人工透析は腎機能が著しく低下した患者の腎代替療法で、血液透析と腹膜透析の2種類があります。日本では血液透析が主流ですが、QOLや在宅医療推進の観点から腹膜透析や保存的腎臓療法も選択肢として広がっています。介護施設で透析患者を支える際は、通院体制・体重とドライウェイト管理・食事制限・シャント保護・感染症対策の5点が要となり、医療連携が円滑な施設ほど受け入れがスムーズです。
執筆者
介護のハタラクナカマ編集部
編集部
介護業界の転職・キャリア情報を発信。厚生労働省の公的データと現場の声をもとに、介護職で働く方・転職を検討する方に役立つ情報をお届けしています。
最新の介護業界ニュース

2026/5/6
財政審、27年度介護報酬改定で「報酬適正化」要求|訪問介護12.4%・通所介護8.7%の利益率を問題視
財政制度等審議会・財政制度分科会(2026年4月28日)が示した「サービス類型ごとの報酬適正化」「処遇改善加算へのテクノロジー要件追加」「利用者負担2割対象拡大」の論点を、介護現場・転職希望者の視点で読み解く。
2026/5/1
看護師等養成所の遠隔授業推進事業、令和8年度公募|地方の人材確保と介護現場への波及
厚労省が令和8年度予算で1.21億円を計上した「人口減少社会の看護師等養成所における遠隔授業推進支援事業」の概要と、地方の養成所閉校・定員割れが介護施設の看護師確保に及ぼす影響を解説。

2026/5/1
居宅介護支援に処遇改善2.1%、6月施行直前ガイド|ケアマネの給料はいくら上がる?
2026年6月から居宅介護支援・介護予防支援に処遇改善加算(2.1%)が新設。ケアマネ事業所が初めて対象に。算定要件はケアプー加入か加算IV準拠の二択、届出は4月15日締切、月額換算では一人あたり約7,000〜10,000円の賃上げ見込み。算定方法・配分ルール・特定事業所加算との関係まで施行直前の実務ガイド。

2026/5/1
第2回・2040年看護職員養成検討会|実習・供給推計・資質の3論点と介護現場への波及
厚労省は2026年5月8日、第2回「2040年に向けた看護職員の養成・確保の在り方に関する検討会」を開催。看護学生実習・供給推計・看護職員の資質という3論点を議論する。第1回の論点と介護現場への影響を解説。

2026/5/1
介護人材確保のリアル|2040年57万人不足と求職者の交渉力(2026年最新)
2026年度に約25万人、2040年度に約57万人の介護職員が不足する見通しです。有効求人倍率4倍超の売り手市場の構造的要因、国の5本柱対策、特定技能介護の拡大、倒産176件の経営インパクト、そして求職者にとっての交渉力と戦略を一次データで解説します。
2026/5/1
LIFE第2回説明会の動画・資料が公開(vol.1498)|介護現場が押さえる入力フローと加算の関係
厚労省が4月28日にvol.1498を発出し、3月開催のLIFE第2回説明会の動画・資料を公開。令和6年度改定後の新フィードバック画面の見方、ブラウザ閲覧化、都道府県・要介護度での絞り込み、活用事例の概要を整理し、科学的介護推進体制加算など関連加算と現場の入力フローへの影響まで読み解きます。
このテーマを深掘り
関連トピック